सभी बीमारियों में, इतने सारे विकृति नहीं हैं जिसमें सफेद पट्टिका की उपस्थिति अतिताप के साथ नहीं होती है। बुखार की ऊंचाई न केवल रोगजनक सूक्ष्मजीवों के गुणों पर निर्भर करती है, बल्कि मानव प्रतिरक्षा प्रणाली की विशेषताओं पर भी निर्भर करती है। बिना बुखार के टॉन्सिल पर पट्टिका गंभीर बीमारी के कारण गंभीर इम्युनोडेफिशिएंसी के साथ देखी जा सकती है।
 पैथोलॉजी जिसमें हाइपरथर्मिया सबफ़ेब्राइल नंबरों पर दर्ज किया गया है या बिल्कुल भी नहीं देखा गया है, उनमें शामिल हैं:
पैथोलॉजी जिसमें हाइपरथर्मिया सबफ़ेब्राइल नंबरों पर दर्ज किया गया है या बिल्कुल भी नहीं देखा गया है, उनमें शामिल हैं:
- ग्रसनीशोथ;
- स्टामाटाइटिस;
- सिमानोव्स्की-विंसेंट के गले में खराश;
- क्रोनिक टॉन्सिलिटिस।
ग्रसनीशोथ
टॉन्सिल और ग्रसनी के क्षेत्र में एक भड़काऊ फोकस की घटना, फंगल रोगजनकों की सक्रियता के कारण, ग्रसनीशोथ कहा जाता है। आज, ग्रसनी के संक्रामक रोगों के सभी मामलों में से एक तिहाई का प्रतिनिधित्व एक कवक संक्रमण द्वारा किया जाता है। इसे अक्सर चीलाइटिस, मसूड़े की सूजन, या स्टामाटाइटिस के साथ जोड़ा जाता है।
ज्यादातर मामलों में, रोग के विकास के सर्जक कैंडिडा कवक हैं, जो अवसरवादी समूह से संबंधित हैं। वे न केवल मौखिक श्लेष्मा, बल्कि त्वचा और जननांगों को भी संक्रमित करने में सक्षम हैं। यह काफी दुर्लभ है कि निदान में मोल्ड का पता लगाया जाता है। पूर्वगामी कारकों में शामिल हैं:
- प्रतिरक्षा प्रणाली में कमी;
- बार-बार सार्स;
- गंभीर दैहिक रोग;
- तपेदिक;
- कैंसर;
- एंटीबायोटिक चिकित्सा का एक लंबा कोर्स, हार्मोनल एजेंट, साथ ही साइटोस्टैटिक्स लेना;
- हटाने योग्य डेन्चर की उपस्थिति।
ग्रसनीशोथ के वर्गीकरण में पैथोलॉजी के प्रकार शामिल हैं जो नैदानिक संकेतों में भिन्न हैं:
- स्यूडोमेम्ब्रानस - टॉन्सिल और ग्रसनी की सतह पर एक सफेद कोटिंग होती है;
- एरिथेमेटस को एक चिकनी सतह के साथ श्लेष्म झिल्ली पर लालिमा के क्षेत्रों की उपस्थिति की विशेषता है;
- हाइपरप्लास्टिक के लिए - सफेद सजीले टुकड़े का निर्माण, श्लेष्म झिल्ली से निकालना मुश्किल है, विशेषता है;
- कटाव-अल्सरेटिव घावों के साथ, सतही प्रकृति के श्लेष्म झिल्ली पर अल्सरेशन देखा जाता है।
लक्षणात्मक रूप से, ग्रसनीशोथ स्वयं प्रकट होता है:
- पसीना, बेचैनी, जलन, ऑरोफरीनक्स में सूखापन;
- गले में दर्द, जो नमकीन या चटपटे खाद्य पदार्थों के सेवन से बढ़ जाता है;
- सरदर्द;
- अस्वस्थता;
- लिम्फैडेनाइटिस;
- सबफ़ेब्राइल स्थिति (हमेशा नहीं)।
निदान में, ओटोलरींगोलॉजिस्ट इतिहास का पता लगाता है, शिकायतों का विश्लेषण करता है और एक परीक्षा आयोजित करता है। Pharyngoscopy श्लेष्मा झिल्ली की सूजन, टॉन्सिल, जीभ, मेहराब और पीछे की ग्रसनी दीवार में फैलने वाली सफेद फिल्मों को प्रकट करता है। एट्रोफिक क्षेत्रों की पृष्ठभूमि के खिलाफ, हाइपरटॉफी लकीरें नोट की जाती हैं।
बैक्टीरियोलॉजिकल परीक्षा और माइक्रोस्कोपी निदान में निर्णायक भूमिका निभाते हैं। इन विधियों के लिए धन्यवाद, रोगजनक सूक्ष्मजीवों के प्रकार और दवाओं के प्रति उनके प्रतिरोध का निर्धारण किया जाता है।
जब कैंडिडा मशरूम सक्रिय होते हैं, तो पट्टिका की एक लजीज स्थिरता देखी जाती है, जिसे आसानी से हटाया जा सकता है। मोल्ड से प्रभावित होने पर, फिल्मों में पीले रंग की टिंट होती है और इसे हटाना मुश्किल होता है।
Pharyngomycosis अक्सर जीर्ण रूप में होता है जिसमें बार-बार तीव्रता आती है। उत्तेजना के बाहर, ऑरोफरीनक्स में केवल स्थानीय लक्षण परेशान होते हैं।
रोग की प्रगति के साथ, पैराटोनसिलर, ग्रसनी फोड़ा और सेप्सिस विकसित होने का खतरा बढ़ जाता है।
उपचार में, स्थानीय और प्रणालीगत कार्रवाई की दवाओं का उपयोग किया जाता है। रोगाणुरोधी दवाएं लेना 14 दिनों तक रहता है, जिसके बाद गले की सूजन की जांच दोहराई जाती है। रोग के एक जटिल पाठ्यक्रम के साथ, अस्पताल में भर्ती होने का संकेत दिया जाता है।
स्थानीय उपचार में ग्रसनी दीवार का उपचार और ग्रंथियों को धोना शामिल है। एक अनिवार्य वस्तु प्रतिरक्षा सुधार है, साथ ही साथ सहवर्ती रोगों का उपचार भी है।
कामोत्तेजक स्टामाटाइटिस
इरोसिव दोषों से मौखिक श्लेष्म की सतह परत को नुकसान कुछ नैदानिक संकेतों की उपस्थिति की ओर जाता है। स्टामाटाइटिस के कारण अभी तक स्थापित नहीं हुए हैं, केवल पूर्वनिर्धारित कारक प्रतिष्ठित हैं:
- प्रतिरक्षा रक्षा में कमी;
- सोडियम लॉरिल सल्फेट के साथ मौखिक देखभाल उत्पादों का उपयोग;
- आघात (श्लेष्म झिल्ली काटने);
- एविटामिनोसिस;
- तंत्रिका तनाव;
- हार्मोनल परिवर्तन (मासिक धर्म चक्र, गर्भावस्था);
- एलर्जीनिक खाद्य पदार्थ (खट्टे फल, चॉकलेट);
- आनुवंशिक प्रवृतियां।
रोग के रूप को देखते हुए, निम्न हैं:
- तंतुमय, जिसमें माइक्रोकिरकुलेशन गड़बड़ा जाता है, सफेद फूल के साथ एफथे दिखाई देते हैं। 2 सप्ताह के बाद, अल्सरेशन उपकलाकृत होता है;
- नेक्रोटिक, जो विनाशकारी प्रक्रियाओं की विशेषता है, जिसके कारण
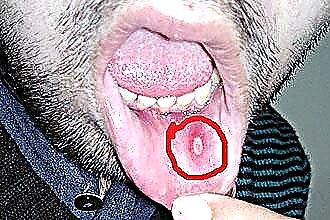 एफथे ऊतक परिगलन की पृष्ठभूमि के खिलाफ दिखाई देते हैं। रोग गंभीर सहवर्ती विकृति की उपस्थिति में मनाया जाता है। अल्सर दर्द रहित होते हैं, एक महीने के भीतर पूरी तरह से उपकलाकृत हो जाते हैं;
एफथे ऊतक परिगलन की पृष्ठभूमि के खिलाफ दिखाई देते हैं। रोग गंभीर सहवर्ती विकृति की उपस्थिति में मनाया जाता है। अल्सर दर्द रहित होते हैं, एक महीने के भीतर पूरी तरह से उपकलाकृत हो जाते हैं; - दानेदार, जब ग्रंथियों के नलिकाएं प्रभावित होती हैं और दर्दनाक एफ़थे विकसित होता है;
- स्कारिंग, जिसमें एफथे तेजी से गहरे अल्सरेटिव दोषों में बदल जाता है। निशान के गठन के साथ 3 महीने के बाद उपचार होता है;
- विकृत, सबसे गंभीर, क्योंकि अल्सर गहरे होते हैं, अक्सर पुनरावृत्ति होती है, जिससे तालू, मेहराब और होंठ की विकृति होती है।
बुखार के बिना टॉन्सिल पर कामोत्तेजक दोष और सफेद पट्टिका को स्टामाटाइटिस के अन्य रूपों (हर्पेटिक, अल्सरेटिव-नेक्रोटिक) से अलग किया जाना चाहिए। चिकित्सीय रणनीति स्थानीय और प्रणालीगत चिकित्सा पर आधारित है।
फुरसिलिन या क्लोरहेक्सिडिन के साथ मौखिक गुहा का स्थानीय उपचार निर्धारित है। दर्द सिंड्रोम की उपस्थिति में, कामोत्तेजक दोषों का इलाज ग्लिसरीन द्रव्यमान के साथ एक संवेदनाहारी (नोवोकेन) के साथ किया जाता है। एलर्जी की उत्पत्ति के साथ, पिछाड़ी हार्मोनल, संवहनी घटकों, एनेस्थेटिक्स और एंटीकोआगुलंट्स के साथ निर्धारित दवाएं हैं।
उत्तेजना के दौरान, उपचार में तेजी लाने के लिए एंजाइम, विटामिन, प्रोपोलिस और कलानचो के रस का उपयोग किया जाता है। प्रणालीगत कार्रवाई के लिए, एंटीथिस्टेमाइंस का संकेत दिया जाता है (सुप्रास्टिन, ज़ोडक)। कुछ मामलों में, टीकाकरण, एंटीवायरल और इम्यूनोस्टिम्युलेटिंग दवाओं की नियुक्ति पर विचार किया जाता है।
चिकित्सा परिसर में फिजियोथेरेप्यूटिक प्रक्रियाएं भी शामिल हैं, उदाहरण के लिए, फोनो-, वैद्युतकणसंचलन या लेजर। उपचार के दौरान, एक हाइपोएलर्जेनिक आहार की आवश्यकता होती है।
एनजाइना सिमानोव्स्की-विंसेंट
 टॉन्सिल के घाव की पृष्ठभूमि के खिलाफ एक वयस्क में तापमान की अनुपस्थिति सिमानोव्स्की-विंसेंट एनजाइना के विकास का संकेत दे सकती है। टॉन्सिलिटिस के इस रूप के साथ अतिताप शायद ही कभी मनाया जाता है, इसलिए ऑरोफरीनक्स में स्थानीय लक्षणों की उपस्थिति की सही ढंग से व्याख्या करना हमेशा संभव नहीं होता है।
टॉन्सिल के घाव की पृष्ठभूमि के खिलाफ एक वयस्क में तापमान की अनुपस्थिति सिमानोव्स्की-विंसेंट एनजाइना के विकास का संकेत दे सकती है। टॉन्सिलिटिस के इस रूप के साथ अतिताप शायद ही कभी मनाया जाता है, इसलिए ऑरोफरीनक्स में स्थानीय लक्षणों की उपस्थिति की सही ढंग से व्याख्या करना हमेशा संभव नहीं होता है।
रोग के विकास को भड़काने वाले कारणों में, मौखिक गुहा में सशर्त रूप से रोगजनक रोगाणुओं को उजागर करना आवश्यक है, जो कुछ शर्तों के तहत रोगजनक बन जाते हैं। इन सूक्ष्मजीवों में स्पाइरोचेट, साथ ही फ्यूसीफॉर्म रॉड शामिल हैं। पूर्वगामी कारकों में से, यह ध्यान देने योग्य है:
- लगातार तीव्र श्वसन वायरल संक्रमण, गंभीर सहवर्ती विकृति, तपेदिक या कैंसर के कारण प्रतिरक्षा सुरक्षा में कमी;
- रक्त रोग;
- हाइपोविटामिनोसिस;
- खराब मौखिक स्वच्छता।
चिकित्सकीय रूप से, टॉन्सिलिटिस विपुल लार, पुटीय गंध, निकट स्थित लिम्फ नोड्स के विस्तार और ऑरोफरीनक्स में दर्द से प्रकट होता है।
निदान के दौरान, ग्रसनीशोथ किया जाता है, धन्यवाद जिससे प्रभावित ग्रंथियों, ऊतक सूजन, ढीलेपन और सफेद-पीली सजीले टुकड़े की कल्पना करना संभव है। असमान सीमाओं के साथ अल्सरेटिव दोषों को छोड़कर, फिल्म को आसानी से हटा दिया जाता है।
संस्कृति विश्लेषण का उपयोग करके रोगजनक सूक्ष्मजीवों के प्रकार को स्थापित किया जा सकता है। शोध के लिए सामग्री टॉन्सिल की सतह से ली जाती है, जिसके बाद इसे बोया जाता है। पीसीआर भी रोगजनक रोगाणुओं के प्रकार को और अधिक तेज़ी से निर्धारित करने के लिए किया जाता है।
एनजाइना के पुन: विकास के जोखिम को कम करने के लिए, मौखिक स्वच्छता का पालन करने, प्रतिरक्षा रक्षा को मजबूत करने और पुरानी संक्रामक फॉसी को तुरंत साफ करने की सिफारिश की जाती है।
जीर्ण तोंसिल्लितिस
ज्यादातर मामलों में, तापमान के बिना गले में एक पट्टिका टॉन्सिलिटिस के पुराने पाठ्यक्रम में दर्ज की जाती है। टॉन्सिल में संक्रामक और भड़काऊ प्रक्रिया के कालक्रम को भड़काने वाले कारणों में शामिल हैं:
- प्रतिरक्षा रक्षा में कमी;
- संक्रमण के बाद की स्थिति (स्कार्लेट ज्वर, डिप्थीरिया, खसरा);
- गंभीर हाइपोथर्मिया;
- लंबे पाठ्यक्रम के साथ जीवाणुरोधी दवाओं की बड़ी खुराक;
- गंभीर सहवर्ती रोग;
- नाक से सांस लेने का उल्लंघन (हे फीवर, सेप्टम की वक्रता, एडेनोओडाइटिस);
- नासॉफिरिन्क्स के पुराने संक्रामक रोग;
- क्षरण।
ज्यादातर मामलों में, निदान से स्टेफिलोकोकस या स्ट्रेप्टोकोकस का पता चलता है। नैदानिक संकेतों की गंभीरता को देखते हुए, कई रूपों को प्रतिष्ठित किया जाता है:
 सरल - फुफ्फुस के रूप में स्थानीय लक्षणों द्वारा प्रकट, मेहराब का मोटा होना, प्युलुलेंट डिस्चार्ज की उपस्थिति और कॉर्क के साथ लैकुने को भरना। पैल्पेशन के दौरान क्षेत्रीय लिम्फ नोड्स बढ़े हुए और संवेदनशील होते हैं;
सरल - फुफ्फुस के रूप में स्थानीय लक्षणों द्वारा प्रकट, मेहराब का मोटा होना, प्युलुलेंट डिस्चार्ज की उपस्थिति और कॉर्क के साथ लैकुने को भरना। पैल्पेशन के दौरान क्षेत्रीय लिम्फ नोड्स बढ़े हुए और संवेदनशील होते हैं;- विषाक्त-एलर्जी 1 डिग्री - स्थानीय और प्रणालीगत अभिव्यक्तियों के संयोजन द्वारा विशेषता। व्यक्ति अस्वस्थता, जोड़ों का दर्द और सीने में दर्द से परेशान रहता है। निदान होने पर, ईसीजी किसी भी परिवर्तन को प्रकट नहीं करता है। कमजोर प्रतिरक्षा प्रणाली की पृष्ठभूमि के खिलाफ, श्वसन रोगों और टॉन्सिलिटिस के तेज होने के बाद उपचार प्रक्रिया लंबी हो जाती है;
- विषाक्त-एलर्जी ग्रेड 2, जिसमें आंतरिक अंगों (यकृत, गुर्दे, मायोकार्डियम) में कार्यात्मक परिवर्तन देखे जाते हैं। ईसीजी मायोकार्डियल क्षति के कारण कार्डियक अतालता का खुलासा करता है।
जटिलताएं गठिया, हृदय दोष, मायोकार्डिटिस, एंडोकार्डिटिस, सेप्सिस और ग्रंथियों की क्षति द्वारा प्रस्तुत की जाती हैं। पैराटोनिलर फोड़ा बनाना स्थानीय रूप से भी संभव है।
क्रोनिक टॉन्सिलिटिस के लक्षण हैं:
- गले में एक गांठ;
- गुदगुदी;
- सूखापन;
- बदबू।
तेज होने की अवधि के दौरान, तापमान में वृद्धि संभव है, सामान्य नैदानिक संकेतों की उपस्थिति, उदाहरण के लिए, अस्वस्थता, सिरदर्द और उनींदापन। संक्रामक रोगजनकों की सक्रियता के कारण गले में खराश काफी बढ़ जाती है।
निदान में, ग्रसनीशोथ और प्रयोगशाला परीक्षणों का उपयोग किया जाता है। ऑरोफरीनक्स की जांच से लालिमा का पता चलता है, मेहराब के श्लेष्म झिल्ली का मोटा होना, जो ग्रंथियों के साथ मिलकर बढ़ सकता है। सतह पर, लैकुने से प्यूरुलेंट डिस्चार्ज के फैलने के कारण एक पट्टिका की कल्पना की जाती है।
उपचार में स्थानीय जीवाणुरोधी दवाओं (बायोपार्क्स) या सामान्य (एमोक्सिसिलिन) की नियुक्ति, एंटीसेप्टिक, एनाल्जेसिक और विरोधी भड़काऊ प्रभाव वाले समाधान के साथ कुल्ला और साँस लेना शामिल है।
बुखार की अनुपस्थिति का मतलब रोग की अनुपस्थिति नहीं है।

 एफथे ऊतक परिगलन की पृष्ठभूमि के खिलाफ दिखाई देते हैं। रोग गंभीर सहवर्ती विकृति की उपस्थिति में मनाया जाता है। अल्सर दर्द रहित होते हैं, एक महीने के भीतर पूरी तरह से उपकलाकृत हो जाते हैं;
एफथे ऊतक परिगलन की पृष्ठभूमि के खिलाफ दिखाई देते हैं। रोग गंभीर सहवर्ती विकृति की उपस्थिति में मनाया जाता है। अल्सर दर्द रहित होते हैं, एक महीने के भीतर पूरी तरह से उपकलाकृत हो जाते हैं; सरल - फुफ्फुस के रूप में स्थानीय लक्षणों द्वारा प्रकट, मेहराब का मोटा होना, प्युलुलेंट डिस्चार्ज की उपस्थिति और कॉर्क के साथ लैकुने को भरना। पैल्पेशन के दौरान क्षेत्रीय लिम्फ नोड्स बढ़े हुए और संवेदनशील होते हैं;
सरल - फुफ्फुस के रूप में स्थानीय लक्षणों द्वारा प्रकट, मेहराब का मोटा होना, प्युलुलेंट डिस्चार्ज की उपस्थिति और कॉर्क के साथ लैकुने को भरना। पैल्पेशन के दौरान क्षेत्रीय लिम्फ नोड्स बढ़े हुए और संवेदनशील होते हैं;