पैथोलॉजी के कारण
मायोकार्डियम के माध्यम से आवेग के पारित होने की विकृति के कारण फाइब्रिलेशन, वेंट्रिकुलर स्पंदन होता है। ये ताल गड़बड़ी एक प्रक्रिया के विकास में क्रमिक चरण हैं। ICD-10 (रोगों का अंतर्राष्ट्रीय वर्गीकरण 10 संशोधन) में, उन्हें एक शीर्षक में आवंटित किया गया है।
हृदय पथ की शिथिलता का परिणाम हो सकता है:
- बड़ा निशान (मायोकार्डिअल रोधगलन का एक परिणाम);
- फोकल पोस्टिनफार्क्शन कार्डियोस्क्लेरोसिस;
- इस्केमिक दिल का रोग;
- तीव्र रोधगलन;
- कार्डियोमायोपैथी गंभीर कार्डियोमायोसाइट अतिवृद्धि के साथ;
- हृदय कक्षों का फैलाव (दीवारों का खिंचाव);
- अतालताजनक कार्डियोमायोपैथी;
- मायोकार्डिटिस (हृदय की मांसपेशियों की सूजन);
- वाल्व दोष;
- गंभीर नशा (शराबी दोषों सहित)।
वेंट्रिकुलर फाइब्रिलेशन के लक्षण और संकेत
वीएफ एक जानलेवा स्थिति है। यह अचानक विकसित होता है, पीड़ित जल्दी से नैदानिक मृत्यु की तस्वीर विकसित करता है। हालांकि, अगर वह वेंट्रिकुलर स्पंदन (प्रति मिनट 200 से अधिक बार की आवृत्ति के साथ मांसपेशियों के तंतुओं का संकुचन) से पहले होता है, तो रोगी के पास शिकायत करने का समय हो सकता है:
- छाती में दर्द;
- एक त्वरित दिल की धड़कन की भावना (प्रति सेकंड 2-3 बार या अधिक);
- चक्कर आना, अंतरिक्ष में अभिविन्यास का नुकसान;
- मतली, जो उल्टी में बदल सकती है;
- पसीना बढ़ गया;
- परेशान लय और सांस लेने में कठिनाई;
- सामान्य कमज़ोरी।
ये लक्षण 15-20 सेकंड से अधिक नहीं रह सकते हैं। जब वीएफ विकसित होता है, तो रोगी सुसंगत रूप से बोलने की क्षमता खो देता है। जांच करते समय, आपको इस पर ध्यान देने की आवश्यकता है:
- बेहोशी की हालत;
- एक्रोसायनोसिस के साथ त्वचा का पीलापन (कान का नीला रंग, नाक की नोक);
- ऐंठन वाली मांसपेशियों में संकुचन (हमले की शुरुआत के 35-45 सेकंड बाद, अनैच्छिक पेशाब या शौच के साथ हो सकता है);
- नैदानिक मृत्यु की स्थिति जो VF के शुरू होने के 2 मिनट बाद होती है, यदि कोई सहायता प्रदान नहीं की जाती है:
- पुतलियों का फैलाव (आमतौर पर वे संकीर्ण हो जाते हैं यदि कोई व्यक्ति अपनी पलकें एक उज्ज्वल कमरे में उठाता है, लेकिन यहां आंखों के खुलने से शारीरिक प्रतिक्रिया नहीं होती है);
- नाड़ी (दोनों रेडियल धमनी (परिधीय, कलाई पर गुजरती है) और मुख्य धमनी (बड़ी: कैरोटिड, ऊरु) पर महसूस करना असंभव होगा;
- सांस रुक जाती है।
हालांकि, निदान की पुष्टि करने के लिए, एक वाद्य अध्ययन - इलेक्ट्रोकार्डियोग्राफी करना आवश्यक है।
इलेक्ट्रोकार्डियोग्राम पर रोग कैसे प्रकट होता है?
ईसीजी (इलेक्ट्रोकार्डियोग्राम) पर वेंट्रिकुलर फाइब्रिलेशन के विकास के कई चरण होते हैं:
- निलय का फड़कना। कई सेकंड तक रहता है, मायोकार्डियल संकुचन अभी भी समन्वित होते हैं। ईसीजी पर, यह खुद को उच्च-आयाम (ऊपरी और निचले झुकने वाले बिंदुओं के बीच बड़ी दूरी के साथ) लयबद्ध तरंगों (प्रति मिनट 250-300 ऐसे कॉम्प्लेक्स हो सकते हैं) के रूप में प्रकट होता है।
- ऐंठन अवस्था। उच्च-आयाम तरंगें बनी रहती हैं, लेकिन अब उनकी आवृत्ति लगभग छह सौ प्रति मिनट है। यह 55-65 सेकंड की अवधि के साथ मायोकार्डियम के अलग-अलग हिस्सों के अराजक असंगठित संकुचन का प्रकटीकरण है।
- निलय की झिलमिलाहट। सिकुड़न क्षमता के बिगड़ने से कार्डियोमायोसाइट्स के अलग-अलग समूहों का एक अलग संकुचन होता है। ईसीजी 100 प्रति मिनट से अधिक आवृत्ति वाली छोटी (कम-आयाम) तरंगों को रिकॉर्ड करता है।
- एटोनिक चरण। मायोकार्डियम का ऊर्जा भंडार लगभग पूरी तरह से समाप्त हो गया है। हृदय की मांसपेशियों के अलग-अलग क्षेत्रों के भीगने वाले संकुचन होते हैं। लहरें और भी कम और छोटी हो जाती हैं, अब उनकी आवृत्ति 400 प्रति मिनट से अधिक नहीं होती है।
VF . के साथ फ़िल्मों के फ़ोटो और उदाहरण
आइए इलेक्ट्रोकार्डियोग्राफिक फिल्मों और उनके विवरण के उदाहरणों पर विचार करें।
- वेंट्रिकुलर स्पंदन
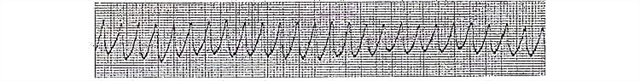
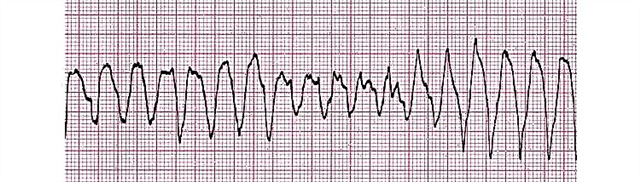
- चरण:
- ऐंठन;
- दिल की अनियमित धड़कन;
- परमाणु

- ऐंठन अवस्था
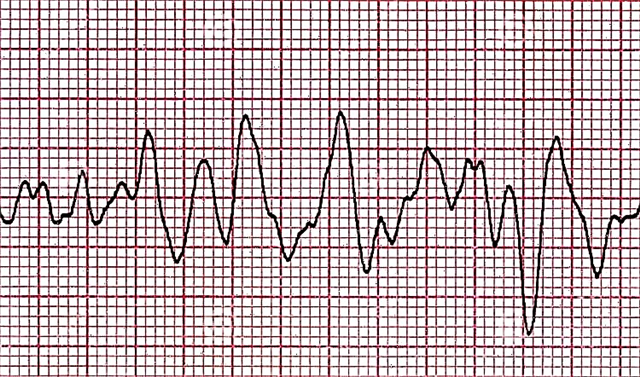
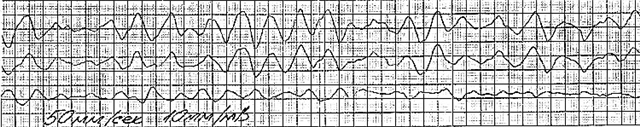
VF के लिए उपचार और देखभाल एल्गोरिथ्म
चूंकि वीएफ एक ऐसी स्थिति है जो रोगी के जीवन के लिए तत्काल खतरा बन जाती है, इस तरह के पैरॉक्सिज्म होने पर कार्रवाई के लिए एक प्रलेखित प्रोटोकॉल होता है। चूंकि रोगी को अक्सर नैदानिक मृत्यु की स्थिति में संक्रमण के बाद इलाज किया जाता है, सब कुछ पुनर्जीवन से शुरू होता है।
यदि कोई व्यक्ति वीएफ की ऐंठन अवधि के दौरान पाया जाता है, तो बस इतना करना है कि सिर को धीरे से नीचे की सतह से टकराने से रोकें। लुढ़के हुए कपड़ों का उपयोग प्रभावों को कम करने के लिए किया जा सकता है। पीड़ित का मुंह खोलना, जीभ तक पहुंचना और अंगों को पकड़ना मना है।
त्वरित कार्यवाही
प्राथमिकता के क्रम में क्रियाओं का एल्गोरिथ्म:
- रोगी की चेतना की जाँच करें: आवाज के साथ कॉल करें, अगर वह जवाब नहीं देता है, तो कंधों से धीरे से हिलाएं (ताकि सिर उस सतह से न आए जिस पर वह झूठ बोलता है और उसके साथ नहीं हिलता है; आंदोलन की दिशा ऊपर से होती है) नीचे तक)।
- एक नाड़ी की उपस्थिति का आकलन करें। ऐसा करने के लिए, ऊपरी आधे हिस्से में गर्दन के मध्य भाग (श्वासनली) के चारों ओर एक हाथ की उंगलियों को लपेटने की सिफारिश की जाती है।
- यदि कोई नाड़ी नहीं है, तो एम्बुलेंस को कॉल करें (या इसे किसी को सौंपें)।
- श्वास की जाँच करें। आपको अपने गाल को पीड़ित के मुंह और नाक पर मोड़ने की जरूरत है, छाती की गति के आयाम को देखते हुए और साथ ही साथ अपनी त्वचा (यदि कोई हो) के साथ हवा की गति को महसूस करना। यदि आवश्यक हो तो श्वसन पथ को साफ करें।
- अप्रत्यक्ष हृदय मालिश (इस स्थिति में, यह सबसे महत्वपूर्ण है) और कृत्रिम श्वसन करें।
जब एम्बुलेंस टीम आती है, तो वे:
- पुनर्जीवन उपायों को जारी रखना;
- एक कार्डियक मॉनिटर और एक डिफाइब्रिलेटर कनेक्ट करें (आधुनिक मॉडल में, ये दो डिवाइस संयुक्त हैं);
- एक इलेक्ट्रोकार्डियोग्राम रिकॉर्ड करने और वीएफ की उपस्थिति की पुष्टि करने के बाद, डिफिब्रिलेशन किया जाता है (हर 2 मिनट में छाती के संकुचन की पृष्ठभूमि के खिलाफ, जब तक ताल सामान्य नहीं हो जाता है, तब तक निर्वहन तीव्रता के साथ किया जाता है);
डिफाइब्रिलेटर की अनुपस्थिति में, पहले एक पूर्ववर्ती झटका (उरोस्थि के निचले तीसरे पर एक मुट्ठी के साथ) का संचालन करने की सिफारिश की गई थी, लेकिन चोटों और जटिल निष्पादन तकनीकों के कारण, अब इसका उपयोग करने की अनुशंसा नहीं की जाती है।
- यदि आवश्यक हो, तो ऐसी दवाएं दी जाती हैं:
- एड्रेनालिन;
- अमियोडेरोन;
- लिडोकेन
वेंट्रिकुलर फाइब्रिलेशन वाले रोगी को क्या उपचार प्राप्त करना चाहिए?
आपातकालीन वेंट्रिकुलर फाइब्रिलेशन में डिफिब्रिलेशन शामिल होना चाहिए। विध्रुवण तरंगें मायोकार्डियम के माध्यम से अराजक रूप से लुढ़कती हैं, और इसलिए छाती का संकुचन या दवाएं अप्रभावी होने की संभावना है।
जब एम्बुलेंस टीम के प्रयासों से रोगी के साइनस (सामान्य) लय को बहाल किया जाता है, तो फिर से होने का खतरा होता है। दूसरे हमले के जोखिम को कम करने के लिए, निम्नलिखित दवाएं निर्धारित हैं:
| दवाओं का समूह | प्रतिनिधियों | नियुक्ति का उद्देश्य |
|---|---|---|
| antiarrhythmic | लिडोकेन अमियोडेरोन | हमले के तुरंत बाद वेंट्रिकुलर फाइब्रिलेशन की पुनरावृत्ति की रोकथाम |
| बिसोप्रोलोल नेबिवोलोल | पर्याप्त हृदय गति का दीर्घकालिक समर्थन | |
| मौखिक थक्कारोधी | वारफारिन रिवरोक्सबैन | उनके द्वारा रक्त वाहिकाओं के थ्रोम्बस गठन और एम्बोलिज्म (रुकावट) की रोकथाम |
| आसव चिकित्सा | रिंगर का स्टीरियोफंडिन लैक्टेट ट्रिसोल क्लोसाल्ट सोडियम बाइकार्बोनेट | शरीर के जल-इलेक्ट्रोलाइट संतुलन की बहाली (यह हृदय की कोशिकाओं में उत्तेजना और संकुचन की प्रक्रियाओं का पर्याप्त पाठ्यक्रम सुनिश्चित करता है) |
क्या सर्जिकल तकनीकें हैं?
- कार्डियोवर्टर-डिफाइब्रिलेटर का प्रत्यारोपण। यह उपकरण बाएं कॉलरबोन के पास जुड़ा हुआ है, और इसमें से इलेक्ट्रोड को हृदय में रखा जाता है। यह हृदय गति की एकरूपता की निगरानी करता है। जब एक वीएफ पैरॉक्सिज्म होता है, तो यह डिवाइस एक डिस्चार्ज देता है।
- कोरोनरी एंजियोप्लास्टी (कोरोनरी धमनियों का स्टेंटिंग)।यदि इस्केमिक हृदय रोग की पृष्ठभूमि के खिलाफ वीएफ उत्पन्न हुआ है, तो यह सर्जरी पैरॉक्सिज्म के कारण को दूर कर देगी और पुनरावृत्ति को रोक देगी।
- कोरोनरी धमनी बाईपास ग्राफ्टिंग (कोरोनरी धमनियों में से एक के पूल में रक्त के प्रवाह को बहाल करने के लिए बाईपास मार्ग)। यह समझ में आता है कि अगर वीएफ की शुरुआत इस्केमिक हमले से पहले हुई थी।
हृदय रोग विशेषज्ञ के पास आपको कितनी बार जांच के लिए आने की आवश्यकता है?
हृदय रोग विशेषज्ञ का दौरा किया जाना चाहिए:
- नियमित रूप से, हर 6 महीने में एक बार (यदि वेंट्रिकुलर फाइब्रिलेशन के लिए दवा उपचार सही ढंग से चुना जाता है और हृदय गति स्थिर हो जाती है)।
- अनिर्धारित। डॉक्टर के पास जाना आवश्यक है यदि:
- आवर्तक अतालता;
- प्रीसिंकोपल और सिंकोप स्टेट्स (बेहोशी, चक्कर आना);
- स्वास्थ्य की गिरावट;
- निर्धारित चिकित्सा की खराब सहनशीलता।
VF जीवन प्रत्याशा को कैसे प्रभावित करता है?
यदि डिफिब्रिलेशन सफल होता है (और यह लार्ज-वेव वीएफ में अधिक प्रभावी होता है), तो रोगी जीवित रहता है और आगे के जीवन के लिए पूर्वानुमान अपेक्षाकृत अनुकूल होता है।
वेंट्रिकुलर फाइब्रिलेशन के दौरान, ऑक्सीजन की कमी (हाइपोक्सिया) के कारण मायोकार्डियम क्षति (व्यापक रोधगलन) के लिए अधिक संवेदनशील होता है। इससे अचानक मौत का खतरा बढ़ सकता है, खासकर अगर:
- कोरोनरी धमनियों का एथेरोस्क्लोरोटिक घाव है;
- क्रोनिक हाइपोडायनेमिया मनाया जाता है;
- रोगी धूम्रपान करता है;
- उसके द्वारा अक्सर और बड़ी मात्रा में मादक पेय पदार्थों का सेवन किया जाता है;
- अधिक वजन या मोटापा;
- एक व्यक्ति मधुमेह मेलिटस से पीड़ित है;
- धमनी उच्च रक्तचाप मौजूद है, और बुनियादी दवा चिकित्सा का उपयोग नहीं किया जाता है।
ठीक से चयनित एंटीरैडमिक थेरेपी के साथ, जीवन के लिए रोग का निदान अनुकूल है।
निष्कर्ष
वेंट्रिकुलर मायोकार्डियम में अलग-अलग मांसपेशियों के बंडलों का अनियमित संकुचन उनके फाइब्रिलेशन का कारण बनता है। तत्काल कार्डियोवर्जन (ताल को फिर से शुरू) के बिना, अचानक हृदय की मृत्यु होने की बहुत संभावना है।
क्लिनिक गैर-विशिष्ट है: रोगी बेहोश, पीला, अक्सर बिना नाड़ी, सांस नहीं लेने और फैली हुई पुतलियों के साथ पाया जाता है। निदान करने की कसौटी एक विशिष्ट इलेक्ट्रोकार्डियोग्राफिक चित्र (विभिन्न आयामों की तरंगें) है।
विशिष्ट चिकित्सा एक डिफाइब्रिलेटर डिस्चार्ज है। भविष्य में, चिकित्सा और शल्य चिकित्सा (यदि आवश्यक हो) उपचार समझ में आता है।








