एटियलजि
सीएमएफ की शुरुआत को भड़काने वाले कारक:
वंशागति;
- छिटपुट जीन उत्परिवर्तन;
- वायरल, बैक्टीरियल, फंगल संक्रमण;
- चयापचयी विकार;
- स्व - प्रतिरक्षित रोग;
- जन्मजात और अधिग्रहित हृदय दोष;
- दिल के ट्यूमर;
- हार्मोनल व्यवधान;
- विषाक्त पदार्थों के संपर्क में;
- शराब का सेवन;
- तनाव।
वर्गीकरण और रोगजनन
कार्डियोमायोपैथी के कई वर्गीकरण हैं। सबसे पूर्ण नैदानिक वर्गीकरण है।
कार्डियोमायोपैथी में, निम्न हैं:
I. नोसोलॉजिकल रूप:
- फैला हुआ;
- हाइपरट्रॉफिक (अवरोधक);
- प्रतिबंधात्मक;
- अतालताजनक दाएं वेंट्रिकुलर कार्डियोमायोपैथी;
- भड़काऊ:
- अज्ञातहेतुक;
- स्व-प्रतिरक्षित;
- संक्रामक के बाद;
- विशिष्ट कार्डियोमायोपैथी:
- इस्केमिक;
- वाल्व;
- उच्च रक्तचाप से ग्रस्त;
- अपचायक:
- डिसहोर्मोनल (थायरोटॉक्सिकोसिस, हाइपोथायरायडिज्म, अधिवृक्क अपर्याप्तता, फियोक्रोमोसाइटोमा, एक्रोमेगाली, मधुमेह मेलेटस);
- वंशानुगत भंडारण रोग (हेमोक्रोमैटोसिस, ग्लाइकोजनोसिस, नीमन-पिक रोग, आदि);
- इलेक्ट्रोलाइट की कमी, पोषण संबंधी विकार, प्रोटीन की कमी, पोटेशियम चयापचय विकार, मैग्नीशियम की कमी, एनीमिया, विटामिन बी 1 और सेलेनियम की कमी;
- अमाइलॉइडोसिस;
- मस्कुलर डिस्ट्रॉफी;
- न्यूरोमस्कुलर विकार;
- गर्भावस्था के दौरान आईएलसी;
- एलर्जी और विषाक्त (शराबी, विकिरण, औषधीय)।
द्वितीय. अवर्गीकृत कार्डियोमायोपैथी:
- फाइब्रोएलास्टोसिस;
- गैर-कॉम्पैक्ट मायोकार्डियम;
- पतला सीएमएफ मामूली फैलाव के साथ;
- माइटोकॉन्ड्रियल सीएमएफ।
फैली हुई कार्डियोमायोपैथी (डीसीएम)। यह वयस्कों में कार्डियोमायोपैथी का सबसे आम रूप है। 20-30% के पास बीमारी का पारिवारिक इतिहास है। मध्यम आयु वर्ग के पुरुषों में अधिक आम है।
कार्डियोमायोसाइट्स में डिस्ट्रोफिक प्रक्रियाओं की प्रगति से हृदय गुहाओं का फैलाव होता है, मायोकार्डियम की अनुबंध करने की क्षमता में कमी, सिस्टोलिक फ़ंक्शन का उल्लंघन होता है, और बाद में पुरानी हृदय विफलता के साथ समाप्त होता है। शायद माइट्रल अपर्याप्तता के अलावा, कोरोनरी धमनियों में रक्त के प्रवाह में गड़बड़ी, मायोकार्डियल इस्किमिया, फैलाना कार्डियक फाइब्रोसिस।
डीसीएम कई एटियलजि के साथ एक बीमारी है। प्रत्येक रोगी में, बीमारी को भड़काने वाले कई कारकों को एक साथ निर्धारित करना संभव है, जैसे कि वायरस के संपर्क में, शराब का नशा, धूम्रपान, ऑटोइम्यून विकार, हार्मोनल स्तर में परिवर्तन, एलर्जी, आदि।
हाइपरट्रॉफिक कार्डियोमायोपैथी (एचसीएम)। यह रोग का एक आनुवंशिक रूप से निर्धारित रूप है जिसमें वंशानुक्रम और उच्च पैठ के एक ऑटोसोमल प्रमुख मोड है। एक जीन उत्परिवर्तन मायोसाइट्स के अतिवृद्धि की ओर जाता है, जो अव्यवस्थित रूप से मायोकार्डियम में स्थित होते हैं। लूज इंटरस्टिटियम की मात्रा बढ़ जाती है।
रोगजनन बाएं (कभी-कभी दाएं) वेंट्रिकल की मायोकार्डियल दीवारों की अतिवृद्धि पर आधारित होता है। वेंट्रिकल का आयतन नहीं बदलता है या थोड़ा कम होता है। हाइपरट्रॉफी आमतौर पर असममित होती है और इसमें इंटरवेंट्रिकुलर सेप्टम शामिल होता है। इकोकार्डियोग्राफी से बहिर्वाह पथ में सिस्टोलिक दबाव प्रवणता की उपस्थिति का पता चलता है।
रेस्ट्रिक्टिव कार्डियोमायोपैथी (आरसीएमपी)। यह प्रकार सबसे दुर्लभ है और रोग प्रक्रिया में एंडोकार्डियम को शामिल करता है। प्राथमिक विकृति (एंडोमायोकार्डियल फाइब्रोसिस और लेफ्लर सिंड्रोम) और अन्य बीमारियों (एमाइलॉयडोसिस, सिस्टमिक स्क्लेरोडर्मा, हेमोक्रोमैटोसिस, विषाक्त मायोकार्डियल क्षति) के कारण एक माध्यमिक संस्करण दोनों है।
आरसीएमपी का रोगजनन, बीचवाला ऊतक में वाहिकाओं के आसपास बीटा-एमिलॉइड, हेमोसाइडरिन, या ईोसिनोफिल डीग्रेन्यूलेशन उत्पादों के संचय पर आधारित है। भविष्य में, यह फाइब्रोसिस और हृदय की मांसपेशियों के विनाश की ओर जाता है। मायोकार्डियल दीवारों की कठोरता वेंट्रिकल्स के डायस्टोलिक भरने का उल्लंघन, फुफ्फुसीय परिसंचरण में प्रणालीगत दबाव और दबाव में वृद्धि का कारण बनती है। सिस्टोलिक फ़ंक्शन और मायोकार्डियल दीवारों की मोटाई व्यावहारिक रूप से नहीं बदलती है।
अतालताजनक दाएं वेंट्रिकुलर कार्डियोमायोपैथी। इस प्रकार की कार्डियोमायोपैथी वंशानुगत (ऑटोसोमल प्रमुख) है, हालांकि ऐसे मामलों का वर्णन नहीं किया गया है जिनके पारिवारिक इतिहास का वर्णन नहीं किया गया है। कार्डियोमायोपैथी के पहले लक्षण बचपन और किशोरावस्था में दिखाई देते हैं। यह एक जीन उत्परिवर्तन के परिणामस्वरूप होता है, हृदय के ऊतकों के संरचनात्मक प्रोटीन का संश्लेषण बाधित होता है। रोगजनन का आधार रेशेदार और वसा ऊतक द्वारा अग्न्याशय के मायोकार्डियम का क्रमिक विस्थापन है। इससे इसकी गुहा का विस्तार होता है और सिकुड़न कार्य में कमी आती है। पैथोग्नोमोनिक डायग्नोस्टिक संकेत अग्न्याशय के एक एन्यूरिज्म का गठन है।
क्लिनिक और लक्षण
नैदानिक तस्वीर मुख्य त्रय द्वारा निर्धारित की जाती है:
CHF लक्षण जटिल;
- दिल की लय और चालन में गड़बड़ी की उपस्थिति;
- थ्रोम्बोम्बोलिक जटिलताओं।
DCM वाले 70-85% रोगियों में, पहली अभिव्यक्ति प्रगतिशील CHF है।
मुख्य लक्षण हैं:
- परिश्रम पर, समय के साथ और आराम करने पर सांस की तकलीफ
- रात में कष्टदायी घुटन;
- अंगों की सूजन;
- धड़कन;
- सही हाइपोकॉन्ड्रिअम में दर्द, पेट में वृद्धि;
- दिल के काम में रुकावट;
- चक्कर आना;
- बेहोशी।
एचसीएमपी में, निम्नलिखित सबसे आगे हैं:
- सांस की तकलीफ;
- ब्रेस्टबोन के पीछे दर्द दबाना;
- बेहोशी।
आरसीएमपी के मरीज शिकायत करते हैं:
- धड़कन, दिल के काम में रुकावट;
- सूजन;
- सही हाइपोकॉन्ड्रिअम में दर्द।
अतालताजनक दाएं वेंट्रिकुलर सीएमपी के मामले में, निम्नलिखित बातें सामने आती हैं:
- चक्कर आना हमलों;
- बार-बार बेहोशी;
- दिल के काम में रुकावट।
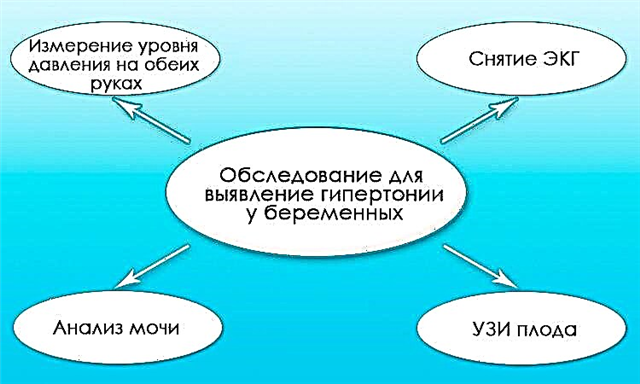
निदान
सबसे महत्वपूर्ण स्क्रीनिंग डायग्नोस्टिक विधि इकोसीजी है। निदान करने के लिए मुख्य मानदंड प्रकट सिस्टोलिक, डायस्टोलिक या मिश्रित मायोकार्डियल डिसफंक्शन है।
शारीरिक परीक्षा नोट्स:
दोनों दिशाओं में हृदय की सीमाओं का पर्क्यूशन विस्तार;
- शीर्ष पर और xiphoid प्रक्रिया के तहत सिस्टोलिक बड़बड़ाहट;
- क्षिप्रहृदयता, आलिंद फिब्रिलेशन, एक्सट्रैसिस्टोल, सरपट ताल;
- बाएं वेंट्रिकुलर विफलता के संकेत - परिधीय शोफ, जलोदर, गले की नसों की सूजन, बढ़े हुए यकृत;
- फुफ्फुसीय उच्च रक्तचाप के लक्षण - फुफ्फुसीय धमनी पर द्वितीय स्वर का एक उच्चारण, फेफड़ों के निचले हिस्सों में नम महीन बुदबुदाहट;
वाद्य तरीके:
इकोकार्डियोग्राफी पर, रोग के प्रकार के आधार पर, वे पाते हैं:
- DCMP - कार्डियक कैविटी का फैलाव, सिकुड़न में कमी, LV की पिछली दीवार की हाइपोकिनेसिया, इजेक्शन अंश में कमी, एमवी "मछली ग्रसनी" के रूप में।
- एचसीएम - असममित एलवी अतिवृद्धि (मोटाई 15 मिमी और अधिक), एमवी के पूर्व-सिस्टोलिक आंदोलन, बहिर्वाह पथ में गतिशील दबाव ढाल।
- आरसीएमपी - एलवी के पीछे की बेसल दीवार का मोटा होना, एमवी के पीछे के वाल्व की गतिशीलता को सीमित करना, एंडोकार्डियम का मोटा होना, निलय की गुहा में थ्रोम्बस का गठन।
अन्य बीमारियों के निदान और भेदभाव को स्पष्ट करने के लिए, निम्नलिखित कार्य करें:
- ईसीजी, चौबीसों घंटे ईसीजी निगरानी - चालन गड़बड़ी, अतालता, एक्सट्रैसिस्टोल की उपस्थिति;
- ओजीके का एक्स-रे;
- हृदय गुहाओं की जांच, वेंट्रिकुलोग्राफी;
- मायोकार्डियल बायोप्सी;
- कार्यात्मक हृदय परीक्षण;
- प्रयोगशाला परीक्षाएं - रक्त, मूत्र का नैदानिक विश्लेषण, एएलटी, एएसटी, क्रिएटिनिन, यूरिया, कोगुलोग्राम, इलेक्ट्रोलाइट्स का निर्धारण।
इलाज
छोटे बच्चों और वयस्कों में कार्डियोमायोपैथी के उपचार के उपाय मुख्य रूप से सामान्य नैदानिक स्थिति में सुधार, CHF की अभिव्यक्तियों को कम करने, शारीरिक गतिविधि के प्रतिरोध को बढ़ाने और जीवन में गुणात्मक रूप से सुधार करने के उद्देश्य से हैं।
डीसीएम के साथ रोगियों के प्रबंधन के लिए प्रोटोकॉल उपचार विधियों को अनिवार्य और वैकल्पिक में विभाजित करता है।
अनिवार्य:
- माध्यमिक सीएमपी के लिए एटियोट्रोपिक उपचार:
- कारण का सर्जिकल उन्मूलन (इस्केमिक, अंतःस्रावी सीएमपी);
- भड़काऊ सीएमपी की एटियलॉजिकल थेरेपी।
- सिस्टोलिक दिल की विफलता के सुधार के लिए दवाओं का प्रिस्क्रिप्शन:
- लंबे समय तक एसीई अवरोधक;
- बीटा अवरोधक;
- मूत्रवर्धक;
- कार्डिएक ग्लाइकोसाइड्स;
- एल्डोस्टेरोन विरोधी।
अतिरिक्त (यदि संकेत दिया गया है):
- वेंट्रिकुलर एक्सट्रैसिस्टोल के लिए अमियोडेरोन;
- डोपामाइन, डोबुटामाइन;
- नाइट्रेट्स;
- थक्कारोधी;
- कार्डियोवर्टर-डीफिब्रिलेटर का प्रत्यारोपण;
- हृदय प्रत्यारोपण।
एचसीएम वाले मरीजों को निर्धारित किया जाता है:
बुनियादी:
- बीटा अवरोधक;
- कैल्शियम चैनल अवरोधक;
- एंटीरैडमिक दवाएं;
- इसके अतिरिक्त:
- एसीई अवरोधक;
- ऑपरेटिव मायोमेक्टोमी;
- पेसमेकर या कार्डियोवर्टर-डिफाइब्रिलेटर का आरोपण।
आरसीएमपी के उपचार के लिए, ग्लूकोकार्टिकोस्टेरॉइड्स (प्रेडनिसोलोन), साइटोस्टैटिक्स और इम्यूनोसप्रेसेन्ट्स का उपयोग किया जाता है। गंभीर फाइब्रोसिस के मामले में, वाल्व प्रतिस्थापन के साथ एंडोकार्डेक्टोमी किया जाता है।
अतालता को समाप्त करने और रोकने के उद्देश्य से अतालता वाले दाएं वेंट्रिकुलर सीएमपी का उपचार किया जाता है। वे कॉर्डारोन, बीटा ब्लॉकर्स का उपयोग करते हैं। यदि अप्रभावी हो, तो एक स्वचालित कार्डियोवर्टर-डिफाइब्रिलेटर का आरोपण, अतालता वाले क्षेत्र का रेडियोफ्रीक्वेंसी विनाश, एक कृत्रिम पेसमेकर की स्थापना। गंभीर मामलों में, एक वेंट्रिकुलोटॉमी किया जाता है।
गुणवत्ता उपचार मानदंड:
- दिल की विफलता के लक्षणों की गंभीरता को कम करना;
- बाएं वेंट्रिकुलर इजेक्शन अंश में वृद्धि;
- शरीर में द्रव प्रतिधारण के संकेतों का उन्मूलन;
- जीवन की गुणवत्ता में सुधार;
- अस्पताल में भर्ती होने के बीच अंतराल का लम्बा होना।
रोग का निदान और रोगियों की आगे की जांच
डीसीएम वाले रोगियों में तीन साल की जीवित रहने की दर 40% है।
एचसीएम के साथ रोगियों की जीवन प्रत्याशा कुछ लंबी है, लेकिन वार्षिक मृत्यु दर अभी भी 4% (बच्चों में 6% तक) तक पहुंचती है। 10% रोगियों में, रोग का सहज प्रतिगमन देखा जाता है। आरसीएमपी वाले मरीजों में सबसे ज्यादा मृत्यु दर - 5 साल में मृत्यु दर 70% तक पहुंच जाती है।
सबसे अनुकूल परिणाम डिसहोर्मोनल (रजोनिवृत्ति के दौरान महिलाओं सहित) कार्डियोपैथी के साथ है। अंतर्निहित बीमारी के पर्याप्त हार्मोनल सुधार के अधीन, डिस्ट्रोफिक प्रक्रियाएं वापस आती हैं।
सामान्य तौर पर, सिफारिशों के पालन, दवाओं के नियमित सेवन, समय पर सर्जिकल हस्तक्षेप और अंतर्निहित बीमारी के सुधार के साथ, जीवन की गुणवत्ता में काफी सुधार किया जा सकता है।
सीएमपी वाले मरीजों को औषधालय की देखरेख में होना चाहिए, हर 2 महीने में एक बार परीक्षा देनी चाहिए। ईसीजी, इकोसीजी, कोगुलोग्राम, आईएनआर का अनिवार्य नियंत्रण।
सीएमपी के लिए कोई विशिष्ट प्रोफिलैक्सिस नहीं है। रोग का शीघ्र निदान करने के लिए स्थापित सीएमपी के साथ रोगी के परिवार के सदस्यों का आनुवंशिक विश्लेषण करना बहुत महत्वपूर्ण है।
निष्कर्ष
सीएमएफ के इस या उस रूप के कारणों का पता लगाने के उद्देश्य से कई अध्ययनों के बावजूद, स्क्रीनिंग डायग्नोस्टिक विधियों का विकास, बीमारी का देर से पता लगाने की समस्या अत्यावश्यक बनी हुई है। वयस्कों में कार्डियोमायोपैथी का एक पुराना प्रगतिशील पाठ्यक्रम है। इसलिए, उपचार के नियमों का पालन करना, हृदय रोग विशेषज्ञ की सिफारिशों का सख्ती से पालन करना और समय पर चिकित्सा सहायता लेना महत्वपूर्ण है।