इससे पहले कि आप ब्रैडीकार्डिया के कारणों को सूचीबद्ध करना शुरू करें, आपको सबसे पहले यह पता लगाना होगा कि यह क्या है। बच्चों में ब्रैडीकार्डिया सामान्य से 5 से 40% कम हृदय गति में कमी है। जटिल शब्दों को दो घटनाओं द्वारा समझाया गया है। सबसे पहले, एक बच्चे का दिल एक वयस्क की तुलना में बहुत तेजी से धड़कता है। दूसरे, प्रत्येक आयु की अपनी हृदय गति होती है।
कारण
तो, बच्चों में मंदनाड़ी सामान्य से 5 से 40% कम हृदय गति में कमी है। दूसरे, प्रत्येक आयु की अपनी हृदय गति होती है।

यहां तक कि जब बच्चा गर्भ में होता है, तब भी गर्भावस्था के विभिन्न चरणों में भ्रूण की हृदय गति बदल जाती है।

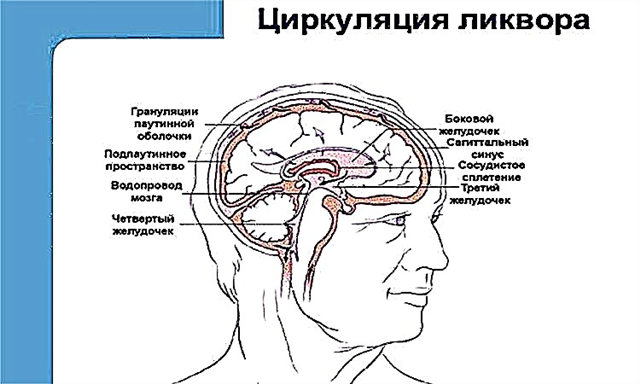
दिल के सिकुड़ने से पहले, एक तंत्रिका आवेग सबसे पहले साइनस नोड में होता है, जो दाहिने आलिंद में स्थित होता है। फिर उत्तेजना तरंग संवाहक प्रणाली के साथ निलय तक फैलती है। जब यह उन तक पहुंचता है, तो मायोकार्डियम का संपीड़न होता है और वाहिकाओं में रक्त निकलता है।
ब्रैडीकार्डिया तंत्रिका आवेगों के निर्माण में मंदी के परिणामस्वरूप विकसित हो सकता है, या समय में वृद्धि के कारण वे हृदय की संचालन प्रणाली से गुजरते हैं।
यह निम्नलिखित कारणों से हो सकता है:
- हृदय रोग - मायोकार्डिटिस, जन्मजात दोष (आलिंद या वेंट्रिकुलर सेप्टल दोष, अतालता दाएं वेंट्रिकुलर डिसप्लेसिया, आदि);
- अंतःस्रावी तंत्र के रोग - सबसे प्रमुख प्रतिनिधि हाइपोथायरायडिज्म (थायरॉयड हार्मोन के संश्लेषण में कमी) है;
- रक्त में पोटेशियम की उच्च सांद्रता - यह हो सकता है, उदाहरण के लिए, गुर्दे की विफलता के साथ गंभीर बीमारियों में;
- संक्रमण - टाइफाइड बुखार, ब्रुसेलोसिस, कण्ठमाला;
- कुछ दवाओं का ओवरडोज़;
- हृदय चालन प्रणाली की जन्मजात विसंगतियाँ।
गर्भावस्था के दौरान भ्रूण में ब्रैडीकार्डिया विकासात्मक दोषों (उदाहरण के लिए, हृदय दोष) और मातृ रोगों के परिणामस्वरूप हो सकता है - गंभीर एनीमिया, घनास्त्रता, प्रणालीगत वाहिकाशोथ, आदि।
"भ्रूण में सौम्य ब्रैडीकार्डिया-ऐसिस्टोल" नामक एक घटना होती है। यह आमतौर पर गर्भावस्था के दूसरे तिमाही में विकसित होता है। ये ब्रैडीकार्डिया और पूर्ण कार्डियक अरेस्ट के छोटे एपिसोड (बस कुछ सेकंड) हैं। वे अस्थायी हैं और बच्चे के स्वास्थ्य और जीवन के लिए बिल्कुल सुरक्षित हैं।
नवजात शिशुओं में ब्रैडीकार्डिया आमतौर पर बच्चे की गंभीर स्थिति (उदाहरण के लिए, समय से पहले जन्म) को इंगित करता है और इसके लिए तत्काल पुनर्जीवन की आवश्यकता होती है।
संकेत और लक्षण
नैदानिक तस्वीर सीधे ब्रैडीकार्डिया की डिग्री पर निर्भर करती है। हृदय गति में थोड़ी कमी के साथ, बच्चा बिना किसी परेशानी के बहुत अच्छा महसूस कर सकता है।
हृदय गति में अधिक स्पष्ट कमी के साथ, बच्चा कम ऊर्जावान हो जाता है, वह जल्दी थक जाता है, वह लगातार सोता रहता है, त्वचा पीली हो जाती है। उसका सिर घूम रहा है, उसकी आँखें काली हो रही हैं। वह बेहोश भी हो सकता है।
कभी-कभी मुझे उन बच्चों को देखना पड़ता था, जो गंभीर मंदनाड़ी के कारण होश खो देते थे, उनके दिल ने कुछ देर के लिए धड़कना बंद कर दिया और उनकी सांस रुक गई, फिर आक्षेप शुरू हो गया। कुछ सेकंड या कुछ मिनटों के बाद बच्चा जाग जाता है। यह मिर्गी के दौरे जैसा दिखता है। इस घटना को मोर्गग्नि-एडम्स-स्टोक्स सिंड्रोम कहा जाता है। यह बहुत धीमी गति से दिल की धड़कन के साथ विकसित होता है। इसकी घटना मस्तिष्क के गंभीर हाइपोक्सिया (ऑक्सीजन भुखमरी) के कारण होती है।
मोर्गग्नि-एडम्स-स्टोक्स सिंड्रोम का हमला एक बहुत ही खतरनाक स्थिति है, क्योंकि इससे बच्चे की तेजी से मृत्यु हो सकती है।
आपको तुरंत डॉक्टर को देखने की आवश्यकता कब होती है?
यदि आपका बच्चा खेलों में गंभीरता से शामिल नहीं है, और उसकी हृदय गति उम्र के मानदंड की तुलना में कम है, तो उसे हृदय रोग विशेषज्ञ को दिखाया जाना चाहिए, लेकिन जरूरी नहीं कि वह तुरंत हो। यह दूसरी बात है कि वह हर समय सुस्त, नींद और बेहोश रहता है। इस मामले में, डॉक्टर की यात्रा को स्थगित नहीं किया जाना चाहिए। और, अंत में, यदि कोई बच्चा मोर्गाग्नि-एडम्स-स्टोक्स सिंड्रोम का दौरा करता है, तो आपको एम्बुलेंस को कॉल करने की आवश्यकता है।
बच्चों में क्या ब्रैडीकार्डिया अधिक आम है
विकास के तंत्र के आधार पर (एक तंत्रिका आवेग के गठन या चालन को धीमा करना), साथ ही साथ इलेक्ट्रोकार्डियोग्राफिक संकेतों पर, बच्चों में निम्न प्रकार के ब्रैडीयर्स को प्रतिष्ठित किया जाता है:
- साइनस;
- एट्रियोवेंट्रिकुलर (एट्रियोवेंट्रिकुलर) नाकाबंदी II और III डिग्री;
- इंट्रावेंट्रिकुलर ब्लॉक (बंडल शाखा ब्लॉक);
- सिक साइनस सिंड्रोम।
इंट्रा-एट्रियल ब्लॉकेज भी होते हैं, लेकिन वे शायद ही कभी दिल की धड़कन में मंदी के साथ होते हैं। आप इसके बारे में और अधिक जानकारी प्राप्त कर सकते हैं कि यह क्या है और यहाँ सही तरीके से कैसे कार्य करना है।
मोर्गग्नि-एडम्स-स्टोक्स सिंड्रोम के हमले एट्रियोवेंट्रिकुलर ब्लॉक और बीमार साइनस सिंड्रोम के साथ होते हैं
सभी रूपों में सबसे आम साइनस ब्रैडीकार्डिया है।
साइनस ब्रैडीयर्सिया
अन्य प्रकारों के विपरीत, साइनस ब्रैडीकार्डिया के साथ, दिल की धड़कन धीमी हो जाती है, लेकिन लयबद्ध होती है। यह बच्चे के स्वास्थ्य और जीवन के लिए कम से कम खतरा पैदा करता है, अर्थात। अतालता का सबसे सौम्य है,
मैं यह भी नोट करना चाहता हूं कि साइनस ब्रैडीकार्डिया हमेशा एक विकृति नहीं है। उदाहरण के लिए, नींद के दौरान एक बच्चे का साइनस ब्रैडीयरिथिमिया हो सकता है। जो बच्चे सक्रिय रूप से खेलों में शामिल होते हैं और नियमित रूप से गहन शारीरिक व्यायाम करते हैं, उनमें भी अक्सर एक समान घटना होती है, जो एक पूर्ण आदर्श है। एथलीटों में हृदय गति को धीमा करने का प्रश्न यहाँ अच्छी तरह से निपटा गया है।
बच्चे को किन परीक्षाओं से गुजरना पड़ता है और कब
परीक्षा की पहली विधि के रूप में, मैं इलेक्ट्रोकार्डियोग्राफी लिखता हूं। यह आपको ब्रैडीकार्डिया के प्रकार को निर्धारित करने की अनुमति देता है।
साइनस ब्रैडीकार्डिया के ईसीजी संकेत:
- आर तरंगों के बीच की दूरी में वृद्धि के रूप में हृदय गति में कमी;
- सही साइनस लय - आर तरंगों और सकारात्मक पी तरंगों की उपस्थिति के बीच समान दूरी, जिसका आकार II, III और aVF में सामान्य होता है।

एट्रियोवेंट्रिकुलर ब्लॉक के ईसीजी संकेत:
- द्वितीय डिग्री - पीक्यू अंतराल में वृद्धि, क्यूआरएस परिसर की आवधिक हानि;
- III डिग्री - अलिंद और निलय लय की पूर्ण असंगति, अर्थात। पी तरंगों और क्यूआरएस परिसरों की अलग-अलग संख्या।

बीमार साइनस सिंड्रोम के ईसीजी संकेत:
- आर तरंगों के बीच की दूरी में वृद्धि के रूप में हृदय गति में कमी;
- पैरॉक्सिस्मल सुप्रावेंट्रिकुलर टैचीकार्डिया के हमले, आलिंद फिब्रिलेशन हो सकते हैं।
कभी-कभी दौरे में ब्रैडीयर्सिआ हो सकता है। इसलिए, मैं अतिरिक्त रूप से होल्टर (दैनिक) ईसीजी निगरानी की सलाह देता हूं। इसके अलावा, अगर मुझे जन्मजात हृदय रोग का संदेह है, तो मैं इकोकार्डियोग्राफी करता हूं।
यदि, कार्डियोग्राम के अनुसार, मुझे संदेह है कि बच्चे को बीमार साइनस सिंड्रोम है, तो इसकी पुष्टि करने के लिए, मैं हृदय की एक इलेक्ट्रोफिजियोलॉजिकल परीक्षा लिखता हूं।
इलाज
सभी ब्रैडीकार्डिया को विशेष उपचार की आवश्यकता नहीं होती है। यदि हृदय गति में कमी नगण्य है और किसी भी नैदानिक लक्षण के साथ नहीं है, तो चिकित्सा की आवश्यकता नहीं है।
मंदनाड़ी का प्रकार भी महत्वपूर्ण है। यदि आपके बच्चे में महत्वपूर्ण साइनस ब्रैडीकार्डिया (उसकी उम्र के 25-40% से कम) है, और वह खेल नहीं खेलता है, तो सबसे पहले धीमी गति से हृदय गति के संभावित कारण का पता लगाने के लिए उसकी जांच करना आवश्यक है। इसमें रक्त में थायराइड हार्मोन की एकाग्रता की जांच करना, पोटेशियम, इंट्राक्रैनील दबाव को मापना आदि शामिल हैं।
अक्सर, दिल की धड़कन को सामान्य करने के लिए प्रेरक कारकों को खत्म करना काफी होता है।
दुर्भाग्य से, ब्रैडीयर्सिया के स्थायी उपचार के लिए कोई प्रभावी इलाज नहीं है। केवल थोड़े समय के लिए बच्चे की स्थिति में सुधार करने के लिए, मैं निम्नलिखित दवाओं का उपयोग करता हूं - एंटीकोलिनर्जिक्स (एट्रोपिन) और बीटा-एड्रीनर्जिक एगोनिस्ट (इज़ाड्रिन)।वे आपको थोड़े समय के लिए हृदय गति बढ़ाने की अनुमति देते हैं।
गंभीर मंदनाड़ी के लिए सबसे प्रभावी उपचार आज पेसिंग है - अस्थायी या स्थायी।
अस्थायी पेसमेकर में छाती की त्वचा के माध्यम से या अन्नप्रणाली के माध्यम से एक कमजोर विद्युत प्रवाह की डिलीवरी शामिल है। ज्यादातर मामलों में, यह आपको हृदय गति के सामान्यीकरण को प्राप्त करने की अनुमति देता है। 2 साल से कम उम्र के शिशुओं और बच्चों में ब्रैडीकार्डिया से राहत के लिए ट्रांससोफेजियल उत्तेजना विशेष रूप से प्रभावी है।
यदि यह असफल होता है, तो एक स्थायी पेसमेकर लगाया जाता है। यह एक छोटा उपकरण है जो सामान्य हृदय गति प्रदान करता है। यह उपक्लावियन क्षेत्र में त्वचा के नीचे सिल दिया जाता है। इसमें से तार बड़े जहाजों से होते हुए सीधे हृदय तक जाते हैं।
पूर्वानुमान: क्या यह चिंता करने योग्य है
वास्तव में, अधिकांश मामलों में, किशोरों और बच्चों में ब्रैडीयर्सिया हल्का होता है और यह जीवन और स्वास्थ्य के लिए कोई विशेष खतरा पैदा नहीं करता है। बच्चों में उच्च मृत्यु दर के साथ गंभीर मंदनाड़ी (बीमार साइनस सिंड्रोम, एट्रियोवेंट्रिकुलर ब्लॉक) का प्रतिशत बहुत कम है।
विशेषज्ञो कि सलाह
यदि आपका बच्चा किसी हृदय रोग से पीड़ित है और उपचार के लिए उसे बीटा-ब्लॉकर्स (बिसोप्रोलोल, मेटोप्रोलोल), कैल्शियम चैनल ब्लॉकर्स (वेरापामिल, डिल्टियाज़ेम) जैसी दवाएं दी जाती हैं, तो आपको यह याद रखने की आवश्यकता है कि उन्हें लेते समय, नाड़ी धीमी हो सकती है। आयु मानदंड की निचली सीमा से हृदय गति में लगभग 5-10 बीट की कमी खतरनाक नहीं है। लेकिन, अगर बच्चे की हृदय गति अधिक कम हो गई है, तो हृदय रोग विशेषज्ञ को सूचित करना अनिवार्य है ताकि वह खुराक को समायोजित कर सके।
अभ्यास से मामला
मैं आपको अपने अनुभव से एक उदाहरण देता हूं। मेरी मां 14 साल के बच्चे को लेकर मुझसे मिलने आई थीं। हाल ही में, माँ ने देखा कि उसकी बेटी सुस्त, नींद और सुस्त हो गई थी, और उसकी भूख कम होने के बावजूद उसका वजन बढ़ने लगा। जब मैंने लड़की की जांच शुरू की, तो मुझे हृदय गति में 52 बीट प्रति मिनट की कमी, चेहरे, पैरों और बाहों में सूजन और एक बढ़े हुए थायरॉयड ग्रंथि का पता चला। मैंने इलेक्ट्रोकार्डियोग्राफी, थायराइड हार्मोन परीक्षण, एंटीबॉडी और थायरॉयड अल्ट्रासाउंड निर्धारित किया।
परिणामों में साइनस ब्रैडीकार्डिया, टीएसएच में वृद्धि और थायरोग्लोबुलिन के प्रति एंटीबॉडी और मुक्त थायरोक्सिन (टी 4) में कमी देखी गई। "ऑटोइम्यून थायरॉयडिटिस (हाशिमोटो), हाइपोथायरायडिज्म का चरण।" एल-थायरोक्सिन के साथ हार्मोन रिप्लेसमेंट थेरेपी निर्धारित की गई थी। उपचार शुरू होने के कुछ समय बाद, लड़की अधिक ऊर्जावान हो गई, सूजन गायब हो गई, उसका वजन और नाड़ी की दर सामान्य हो गई। चिकित्सा की प्रभावशीलता की निगरानी के लिए थायराइड हार्मोन के लिए नियमित रूप से रक्त दान करने की सिफारिशें दी जाती हैं।