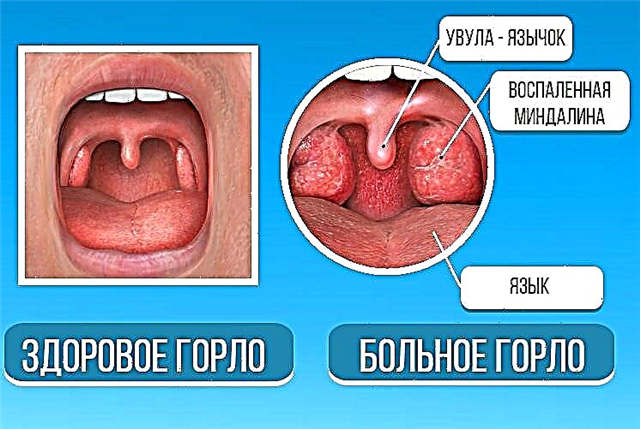
गले के कैंसर का उपचार एक जटिल प्रक्रिया है जिसके लिए प्रत्येक रोगी के लिए एक व्यक्तिगत दृष्टिकोण और डॉक्टरों के बहुत सारे व्यावहारिक अनुभव की आवश्यकता होती है। यहां कठिनाइयां पहले से ही इस तथ्य से शुरू होती हैं कि चिकित्सा के दृष्टिकोण से, "गले का कैंसर" मौजूद नहीं है, क्योंकि "गले" गर्दन क्षेत्र की एक सामान्य परिभाषा है, जो रीढ़ की हड्डी के स्तंभ के सामने स्थित है।
- उपचार के प्रकार
- कीमोथेरपी
- विकिरण उपचार
- शल्य चिकित्सा
- रोग का निदान और आगे का उपचार
 शारीरिक रूप से, इसमें स्वरयंत्र, ग्रसनी, अन्नप्रणाली का हिस्सा, मुखर डोरियां, तंत्रिका और संवहनी बंडल, मांसपेशियां, संयोजी और उपकला ऊतक शामिल हैं। और एक घातक ट्यूमर में सूचीबद्ध भागों में से किसी में विकसित होने का मौका होता है, विभिन्न लक्षण दिखाता है और खतरे की एक अलग डिग्री का प्रतिनिधित्व करता है।
शारीरिक रूप से, इसमें स्वरयंत्र, ग्रसनी, अन्नप्रणाली का हिस्सा, मुखर डोरियां, तंत्रिका और संवहनी बंडल, मांसपेशियां, संयोजी और उपकला ऊतक शामिल हैं। और एक घातक ट्यूमर में सूचीबद्ध भागों में से किसी में विकसित होने का मौका होता है, विभिन्न लक्षण दिखाता है और खतरे की एक अलग डिग्री का प्रतिनिधित्व करता है।
गले के घातक घावों का वर्णन करते समय, डॉक्टरों का अर्थ अक्सर स्वरयंत्र और ग्रसनी ट्यूमर होता है। अन्य अंगों और ऊतकों में नियोप्लाज्म के लिए, अन्य परिभाषाएँ लागू होती हैं। इसलिए, इस लेख में गले के कैंसर के इलाज के बारे में बात करते हुए, हम मुख्य रूप से स्वरयंत्र के कैंसर के बारे में बात करेंगे।
उपचार के प्रकार
इस बीमारी को ठीक करने के लिए जिन तकनीकों का उपयोग किया जाता है, उन्हें गले में ट्यूमर के स्थान, आकार, विकास के चरण, मेटास्टेसिस की उपस्थिति या अनुपस्थिति को ध्यान में रखते हुए चुना जाता है। रोगी की उम्र, सामान्य स्थिति, सहवर्ती विकृति आदि द्वारा एक महत्वपूर्ण भूमिका निभाई जाती है।
चिकित्सीय प्रभाव के मुख्य तरीके हैं:
- विशिष्ट दवाओं के साथ औषधीय चिकित्सा;
- आयनकारी विकिरण के लिए विकिरण जोखिम;
- ट्यूमर का सर्जिकल हटाने।
ज्यादातर मामलों में, गले के कैंसर को इन तकनीकों के संयुक्त उपयोग से ही ठीक किया जा सकता है। तो, विकिरण और कीमोथेरेपी का उपयोग सर्जरी से पहले साइटेडेक्शन के उद्देश्य से किया जाता है - रोगी के शरीर में कैंसर कोशिकाओं की संख्या में अधिकतम कमी। यह आपको सर्जिकल हस्तक्षेप की मात्रा को काफी कम करने की अनुमति देता है। और स्वरयंत्र कैंसर के सर्जिकल उपचार के बाद, औषधीय दवाओं के साथ सहायक (रोगनिरोधी) चिकित्सा 100% मामलों में निर्धारित है। ट्यूमर के सर्जिकल हटाने के बाद ऊतकों में शेष सभी घातक कोशिकाओं को नष्ट करने के लिए ऐसा प्रभाव आवश्यक है।
जरूरी! ट्यूमर के विकास के शुरुआती चरणों में, केवल रूढ़िवादी तकनीकों (रेडियो और कीमोथेरेपी) का उपयोग किया जाता है। इससे शुरुआती चरण के 85-90% कैंसर का इलाज संभव हो जाता है।
कीमोथेरपी
 एक घातक ट्यूमर पर विशिष्ट साइटोस्टैटिक दवाओं का प्रभाव कोशिका विभाजन की प्रक्रियाओं के उनके विघटन पर आधारित होता है। नतीजतन, कैंसर कोशिका गुणा करने की क्षमता खो देती है और कुछ समय बाद मर जाती है। कीमोथेरेपी की प्रभावशीलता इस तथ्य के कारण है कि घातक कोशिकाएं बहुत तेजी से और अधिक बार विभाजित होती हैं, और इसके अलावा, स्वस्थ कोशिकाओं की तुलना में काफी अधिक चयापचय दर होती है। इसका मतलब यह है कि कैंसर कोशिका तत्व कीमोथेरेपी दवाओं के अणुओं को अधिक तीव्रता से अवशोषित करते हैं, जिसका अर्थ है कि उन पर इस तरह के उपचार का प्रभाव अधिक स्पष्ट होगा।
एक घातक ट्यूमर पर विशिष्ट साइटोस्टैटिक दवाओं का प्रभाव कोशिका विभाजन की प्रक्रियाओं के उनके विघटन पर आधारित होता है। नतीजतन, कैंसर कोशिका गुणा करने की क्षमता खो देती है और कुछ समय बाद मर जाती है। कीमोथेरेपी की प्रभावशीलता इस तथ्य के कारण है कि घातक कोशिकाएं बहुत तेजी से और अधिक बार विभाजित होती हैं, और इसके अलावा, स्वस्थ कोशिकाओं की तुलना में काफी अधिक चयापचय दर होती है। इसका मतलब यह है कि कैंसर कोशिका तत्व कीमोथेरेपी दवाओं के अणुओं को अधिक तीव्रता से अवशोषित करते हैं, जिसका अर्थ है कि उन पर इस तरह के उपचार का प्रभाव अधिक स्पष्ट होगा।
इन दवाओं को व्यवस्थित रूप से प्रशासित किया जाता है - मौखिक रूप से गोलियों के रूप में या इंजेक्शन के रूप में अंतःशिरा में। वे रोगी के सभी अंगों और ऊतकों को प्रभावित करते हैं, अनिवार्य रूप से (यद्यपि कैंसर वाले लोगों की तुलना में बहुत कम) स्वस्थ को नुकसान पहुंचाते हैं, न कि पतित कोशिकाओं को। इससे साइड इफेक्ट का विकास होता है:
- सफेद और लाल रक्त कोशिकाओं की संख्या में कमी के साथ हेमटोपोइजिस के तंत्र का उल्लंघन। रक्त में ल्यूको- और लिम्फोसाइटों की संख्या में कमी शरीर के प्रतिरक्षा कार्यों को रोकती है, इसलिए, कीमोथेरेपी की पृष्ठभूमि के खिलाफ, संक्रामक रोगों के विकास का जोखिम बढ़ जाता है।
- बालों का झड़ना, जिसे इस तथ्य से समझाया जाता है कि बालों के रोम की कोशिकाओं की चयापचय दर बहुत अधिक होती है। इसका मतलब यह है कि वे रक्त से साइटोस्टैटिक दवाओं की एक बढ़ी हुई मात्रा को अवशोषित करते हैं और शरीर की अन्य कोशिकाओं (कैंसर कोशिकाओं को छोड़कर) की तुलना में अधिक हद तक उनसे पीड़ित होते हैं।
जरूरी! कीमोथेरेपी से बालों का झड़ना प्रतिवर्ती है। कैंसर की प्रक्रिया बंद हो जाने के बाद, और शेष विकृत कोशिकाओं को नष्ट कर दिया जाता है, दवा का सेवन रद्द कर दिया जाता है, बालों के रोम धीरे-धीरे पुन: उत्पन्न होते हैं और बाल फिर से बढ़ते हैं।
- जठरांत्र संबंधी मार्ग पर प्रतिकूल प्रभाव। इनमें लगातार मतली, कभी-कभी उल्टी, दस्त, मौखिक श्लेष्मा का अल्सर आदि शामिल हैं।
- स्पर्श और स्वाद संवेदनशीलता का उल्लंघन। अंगों में झुनझुनी, खुजली और अन्य संवेदनाओं का प्रकट होना।
- थकान, कमजोरी, भूख में तेज गिरावट और वजन घटाने के रूप में सामान्य अभिव्यक्तियाँ।
विकिरण उपचार
लारेंजियल कैंसर के लिए विकिरण चिकित्सा, कीमोथेरेपी की तरह, इस तथ्य पर आधारित है कि ट्यूमर कोशिकाओं में स्वस्थ लोगों की तुलना में बहुत अधिक चयापचय दर होती है, जिसका अर्थ है कि वे आयनकारी विकिरण की काफी बड़ी खुराक को अवशोषित करते हैं। यह विकिरण आंतरिक सेलुलर संरचनाओं को नुकसान पहुंचाता है और अंततः कोशिका मृत्यु की ओर ले जाता है। विकिरण उपचार के आधुनिक तरीकों में विशेष रेडियोसेंसिटाइज़िंग दवाओं - यौगिकों का उपयोग शामिल है जो विकिरण के अवशोषण को बढ़ावा देते हैं। ऐसी दवाएं रोगी को विकिरण जोखिम की शुरुआत से कई दिन पहले दी जाती हैं, और ये पदार्थ कैंसर कोशिकाओं में महत्वपूर्ण मात्रा में जमा होते हैं, न कि सामान्य कोशिकाओं में।
गले के कैंसर सहित लगभग सभी ऑन्कोलॉजिकल पैथोलॉजी में, आयनकारी विकिरण के साथ उपचार जटिल चिकित्सा का एक अभिन्न अंग है। इसे अक्सर औषधीय दवाओं के उपयोग के साथ जोड़ा जाता है। इसके अलावा, रेडियोथेरेपी का उपयोग सर्जरी के बाद स्थानीय और दूर के मेटास्टेस के साथ-साथ व्यक्तिगत शेष घातक कोशिकाओं को दबाने के लिए किया जाता है।
विकिरण चिकित्सा एक आक्रामक प्रभाव है, जो कैंसर कोशिकाओं के अलावा, अनिवार्य रूप से स्वस्थ ऊतकों को प्रभावित करता है। इस संबंध में, दुष्प्रभाव उत्पन्न होते हैं:
- शुष्क मुँह और शरीर में सामान्य रूप से तरल पदार्थ की कमी। इस उल्लंघन से निपटने के लिए रोगी के आहार में तरल पदार्थ की मात्रा में वृद्धि या विशेष पुनर्जलीकरण समाधान के उपयोग में मदद मिलेगी।
- गले में खरास।
- पुनर्प्राप्ति प्रक्रियाओं में व्यवधान और ऊतक उपचार में देरी, उदाहरण के लिए, दंत शल्य चिकित्सा के बाद। इस कारण से, ऑन्कोलॉजिस्ट विकिरण चिकित्सा शुरू करने से पहले मौखिक गुहा को साफ करने की सलाह देते हैं।
- क्षरण विकसित करने की प्रवृत्ति। विकिरण उपचार की पूरी अवधि के दौरान सावधानीपूर्वक मौखिक स्वच्छता द्वारा इस दुष्प्रभाव को कम किया जाता है।
- कमजोरी, थकान में वृद्धि, शरीर के तापमान में मामूली वृद्धि के रूप में सामान्य लक्षण।
- आवाज बदल जाती है।
- लाली, जलन आदि के रूप में विकिरण जोखिम के क्षेत्र में त्वचा विकार।
जरूरी! आयनकारी विकिरण के साथ स्वरयंत्र कैंसर का उपचार 100% मामलों में थायरॉयड ग्रंथि को प्रभावित करता है। इसलिए, विकिरण चिकित्सा से पहले, इस अंग की संरचना और कार्यों की पूरी जांच करना अनिवार्य है।
परंपरागत रूप से, लारेंजियल कैंसर का इलाज बाहरी विकिरण जोखिम के साथ किया जाता है, जिसमें विकिरण स्रोत रोगी के बाहर होता है, और विकिरण ट्यूमर तक पहुंचने से पहले स्वस्थ ऊतकों से होकर गुजरता है। लेकिन आज अधिक आधुनिक तरीके हैं जिनमें विकिरण स्रोत (उदाहरण के लिए, एक धातु अनाज के रूप में) को सीधे ट्यूमर में शामिल करना शामिल है। यह उपचार की प्रभावशीलता को खोए बिना विकिरण की आवश्यक खुराक को काफी कम कर देता है, जिसका अर्थ है कि यह साइड इफेक्ट के जोखिम को भी कम करता है।
शल्य चिकित्सा
लारेंजियल कैंसर से छुटकारा पाने के लिए ट्यूमर नोड का सर्जिकल निष्कासन सबसे आम और सबसे प्रभावी तरीका है। एक ओर, गले की सभी संरचनाओं में शल्य चिकित्सा की अच्छी पहुंच होती है - पेट की गहरी सर्जरी करने की कोई आवश्यकता नहीं होती है। दूसरी ओर, निकटता और जकड़न जिसके साथ गले में संरचनात्मक संरचनाएं स्थित हैं, सर्जिकल उपचार को जटिल बनाती हैं, क्योंकि ट्यूमर को पूरी तरह से हटाने के लिए अक्सर महत्वपूर्ण अंगों को आंशिक रूप से या पूरी तरह से छांटना आवश्यक होता है।
हस्तक्षेप की मात्रा कैंसर प्रक्रिया के चरण और नियोप्लाज्म के आकार से निर्धारित होती है। कई बुनियादी तकनीकें हैं:
- कॉर्डेक्टोमी सबसे बख्शने वाला ऑपरेशन है, जो केवल मुखर डोरियों को प्रभावित करता है यदि उन पर एक घातक ट्यूमर विकसित होता है;
- ऊपरी स्वरयंत्र - स्वरयंत्र के ऊपरी भाग को हटाने के लिए एक शल्य प्रक्रिया;
- हेमिलारिंजेक्टोमी - एक महत्वपूर्ण सर्जिकल प्रभाव, जिसमें स्वरयंत्र के कम से कम आधे हिस्से का छांटना शामिल है;
- कुल स्वरयंत्र - एक श्वसन ट्रेकियोस्टोमी (श्वासनली में छेद) के गठन के साथ स्वरयंत्र को पूरी तरह से हटाने के लिए एक हस्तक्षेप।
लारेंजियल कैंसर सर्जरी के कुछ दुष्प्रभाव भी हैं:
- दर्दनाक संवेदनाएं, जो पहले एनेस्थेटिक्स द्वारा बंद कर दी जाती हैं, और फिर ऑपरेशन के कुछ दिनों बाद अपने आप चली जाती हैं।
- गले के ऊतकों की सूजन। यह भी एक अस्थायी घटना है जो अपने आप गुजरती है। लेकिन इससे पहले कि सूजन कम हो जाए, रोगी को पहले नसों के माध्यम से खिलाने के लिए मजबूर किया जाएगा, और फिर तरल भोजन मिश्रण की मदद से एक ट्यूब के माध्यम से आपूर्ति की जाती है जिसे नाक के माध्यम से सीधे पेट में डाला जाता है।
- तीव्र बलगम उत्पादन। यह शल्य चिकित्सा के लिए श्वसन तंत्र के श्लेष्म झिल्ली की एक सामान्य प्रतिक्रिया है। विशेष एस्पिरेशन प्रोब का उपयोग करके ब्रोन्कियल ट्री से अतिरिक्त बलगम को हटा दिया जाता है। जांच या तो रोगी की नाक के माध्यम से या ट्रेकियोस्टोमी के माध्यम से डाली जाती है, यदि यह ऑपरेशन के दौरान की गई थी।
 गर्दन की त्वचा पर संवेदनशीलता का उल्लंघन। यह दुष्प्रभाव गर्दन में सनसनी के लिए जिम्मेदार छोटे तंत्रिका तंतुओं को नुकसान के परिणामस्वरूप होता है। इस क्षेत्र में नसों और रक्त वाहिकाओं के उच्च घनत्व के कारण इस तरह की क्षति अपरिहार्य है। लेकिन यह सुन्नता अस्थायी होती है और ऑपरेशन के छह महीने या एक साल बाद पूरी तरह से गायब हो जाती है।
गर्दन की त्वचा पर संवेदनशीलता का उल्लंघन। यह दुष्प्रभाव गर्दन में सनसनी के लिए जिम्मेदार छोटे तंत्रिका तंतुओं को नुकसान के परिणामस्वरूप होता है। इस क्षेत्र में नसों और रक्त वाहिकाओं के उच्च घनत्व के कारण इस तरह की क्षति अपरिहार्य है। लेकिन यह सुन्नता अस्थायी होती है और ऑपरेशन के छह महीने या एक साल बाद पूरी तरह से गायब हो जाती है।- एक ट्रेकियोस्टोमी का गठन - गर्दन के सामने एक कृत्रिम उद्घाटन। इस दृष्टिकोण का उपयोग मुख्य रूप से स्वरयंत्र को लगभग पूरी तरह से हटाने के साथ कुल हस्तक्षेप में किया जाता है - रोगी को सामान्य रूप से सांस लेने के लिए एक ट्रेकियोस्टोमी आवश्यक है। एक ट्रेकियोस्टोमी के लिए विशेष देखभाल की आवश्यकता होती है, और इसके अलावा, यह रोगी पर कुछ प्रतिबंध लगाता है, उदाहरण के लिए, ध्वनि भाषण का उपयोग करने में असमर्थता। ट्रेकियोस्टोमी के स्थायी और अस्थायी रूप हैं। बाद के मामले में, थोड़ी देर के बाद, इसे बंद करने के लिए एक बार-बार ऑपरेशन किया जाता है।
जरूरी! लारेंजियल कैंसर के शल्य चिकित्सा उपचार में, रोगी का मुखर कार्य लगभग हमेशा खराब रहता है। लेकिन ज्यादातर मामलों में, विशेष पुनर्वास उपायों से गुजरने के बाद, आवाज को बहाल किया जा सकता है।
रोग का निदान और आगे का उपचार
लारेंजियल कैंसर के लिए चिकित्सीय उपायों की सफलता का निर्धारण करने वाला मुख्य कारक ईएनटी के लिए रेफरल की समयबद्धता और उपचार की शुरुआत है। ट्यूमर के शुरुआती चरणों में, बिना सर्जरी के इससे छुटकारा पाना लगभग हमेशा संभव होता है। लेकिन जितना अधिक समय तक इसका विकास जारी रहता है, महत्वपूर्ण अंगों के शामिल होने और शरीर के अन्य क्षेत्रों में मेटास्टेस के फैलने का जोखिम उतना ही अधिक होता है। और यह महत्वपूर्ण रूप से रोग का निदान और उपचार के परिणामों को खराब करता है।
जबकि उपचार चलता रहता है और इसके पूरा होने के बाद, रोगी को कई सिफारिशों का पालन करना चाहिए:
- अपना आहार बदलना। रोगी का आहार एक विशेषज्ञ पोषण विशेषज्ञ द्वारा विकसित किया जाता है, और इसमें सभी पोषक तत्वों का संतुलित संयोजन, साथ ही साथ पर्याप्त मात्रा में विटामिन शामिल होते हैं।
- इसे कम करना आवश्यक है, या खट्टा, तला हुआ, नमकीन खाद्य पदार्थों के साथ-साथ बड़ी मात्रा में सीजनिंग के उपयोग को पूरी तरह से छोड़ना बेहतर है।
- रोगी को धूम्रपान और कोई भी मादक पेय लेने से पूरी तरह से प्रतिबंधित है।
- हाइपोथर्मिया और धूप के अत्यधिक संपर्क से बचना चाहिए।
- गर्दन क्षेत्र (संपीड़ित, आदि) में स्थानीय तापमान में वृद्धि करने वाली कोई भी प्रक्रिया निषिद्ध है।
- ऐसे पदार्थों का उपयोग न करें जो सेलुलर चयापचय (मुसब्बर, ममी, प्रोपोलिस युक्त यौगिकों आदि पर आधारित तैयारी) को बढ़ाते हैं, क्योंकि वे ट्यूमर तत्वों के विकास को प्रोत्साहित कर सकते हैं।
यहां तक कि स्वरयंत्र के एक सफलतापूर्वक ठीक होने वाले कैंसर में रोगी के जीवन के बाद की पूरी अवधि के लिए औषधालय का अवलोकन होता है। इस तरह की देखरेख ऑन्कोलॉजिकल विशेषज्ञों और ईएनटी डॉक्टरों द्वारा की जाती है। अगले 5 वर्षों तक हर महीने और उसके बाद हर छह महीने में एक निवारक परीक्षा की जानी चाहिए। यह दीर्घकालिक जटिलताओं या घातक प्रक्रिया की पुनरावृत्ति की समय पर पहचान और उपचार की अनुमति देगा।


 गर्दन की त्वचा पर संवेदनशीलता का उल्लंघन। यह दुष्प्रभाव गर्दन में सनसनी के लिए जिम्मेदार छोटे तंत्रिका तंतुओं को नुकसान के परिणामस्वरूप होता है। इस क्षेत्र में नसों और रक्त वाहिकाओं के उच्च घनत्व के कारण इस तरह की क्षति अपरिहार्य है। लेकिन यह सुन्नता अस्थायी होती है और ऑपरेशन के छह महीने या एक साल बाद पूरी तरह से गायब हो जाती है।
गर्दन की त्वचा पर संवेदनशीलता का उल्लंघन। यह दुष्प्रभाव गर्दन में सनसनी के लिए जिम्मेदार छोटे तंत्रिका तंतुओं को नुकसान के परिणामस्वरूप होता है। इस क्षेत्र में नसों और रक्त वाहिकाओं के उच्च घनत्व के कारण इस तरह की क्षति अपरिहार्य है। लेकिन यह सुन्नता अस्थायी होती है और ऑपरेशन के छह महीने या एक साल बाद पूरी तरह से गायब हो जाती है।