साइनसाइटिस नाक प्रणाली की सबसे आम बीमारियों में से एक है। शोधकर्ताओं के अनुसार, नस्ल, उम्र और लिंग की परवाह किए बिना, दुनिया की 10% तक आबादी इससे बीमार है। यह साइनसाइटिस की किस्मों में से एक है, जिसका सार संयोजी एनास्टोमोसेस के रुकावट और ठहराव तक बलगम के बहिर्वाह के बिगड़ने के कारण मैक्सिलरी साइनस के आंतरिक श्लेष्म झिल्ली की सूजन है। ऐसे में नाक से सांस लेने में दिक्कत होती है। इसके अलावा, हम इस सवाल पर करीब से नज़र डालेंगे कि क्या नाक साइनसाइटिस के साथ सांस लेती है।
रोग के विकास के कारण
 साइनसाइटिस में नाक से सांस लेने की उपस्थिति या अनुपस्थिति काफी हद तक बीमारी के कारण पर निर्भर करती है। सबसे आम हैं:
साइनसाइटिस में नाक से सांस लेने की उपस्थिति या अनुपस्थिति काफी हद तक बीमारी के कारण पर निर्भर करती है। सबसे आम हैं:
- संक्रमण: वायरस और बैक्टीरिया (स्टेफिलोकोकी, न्यूमोकोकी, स्ट्रेप्टोकोकी, माइकोप्लाज्मा और क्लैमाइडिया);
- तीव्र श्वसन संक्रमण और तीव्र श्वसन वायरल संक्रमण की जटिलता, अनुपचारित या पैरों पर स्थानांतरित;
- क्रोनिक टॉन्सिलिटिस (टॉन्सिल की सूजन) या ग्रसनीशोथ;
- ऊपरी जबड़े के रोगग्रस्त दांतों से मौखिक गुहा से संक्रमण का प्रसार;
- अनुचित चिकित्सा के साथ एलर्जिक राइनाइटिस का विकास;
- किसी व्यक्ति की शारीरिक व्यक्तिगत विशेषताएं (संकुचित नाक मार्ग, नाक सेप्टम की विकृति, चोट या सर्जरी के परिणाम);
- महत्वपूर्ण दबाव बूँदें (जब गोताखोरी या उड़ान)।
साइनसाइटिस का विकास मुख्य रूप से एक सांस की बीमारी की पृष्ठभूमि के खिलाफ होता है, इसलिए रोगी को यह भी संदेह नहीं हो सकता है कि लक्षण स्पष्ट होने तक उसकी हवा की जेब में सूजन है। कमजोर प्रतिरक्षा प्रणाली वाला कोई भी व्यक्ति बीमारी का शिकार हो सकता है।
साइनस संकुलन
सांस की बीमारियों और साइनसिसिस के साथ नाक से सांस लेना अक्सर मुश्किल होता है। यह वायुमार्ग साइनस की विशिष्ट संरचना के कारण होता है, जो जेब के अंदर खोखले होते हैं जो विशेष चैनलों (फिस्टुलस) के साथ नाक गुहा से जुड़े होते हैं। एक विशिष्ट विशेषता यह है कि अपेक्षाकृत बड़े साइनस (औसत मात्रा लगभग 15-20 घन सेंटीमीटर) बहुत पतले चैनलों (प्रत्येक व्यक्ति के शरीर विज्ञान के आधार पर 1-3 मिमी व्यास) द्वारा नाक गुहा से जुड़े होते हैं।
साइनस में प्रवेश करने वाले रोगजनकों से एनास्टोमोसेस के श्लेष्म झिल्ली की सूजन हो जाती है, जो और भी संकरी या पूरी तरह से ओवरलैप हो जाती है। इस वजह से, गुहा का जल निकासी बिगड़ जाता है या बंद हो जाता है, ठहराव होता है और शुद्ध निर्वहन के साथ स्राव का संचय होता है। वायरस और बैक्टीरिया के गुणन के लिए अनुकूल वातावरण बनता है, सभी श्लेष्मा झिल्ली सूज जाती है और इस कारण नाक से सांस लेना मुश्किल हो जाता है। वह बिल्कुल भी सांस लेता है या नहीं यह एडिमा की गंभीरता पर निर्भर करता है।

बड़ी मात्रा में स्राव की उपस्थिति एडिमा में जोड़ दी जाती है, जो आगे श्वसन प्रक्रिया को अवरुद्ध करती है।
श्लेष्म झिल्ली की सूजन के दौरान मैक्सिलरी साइनस से स्नॉट निकलता है, जब सिलिअटेड एपिथेलियम का सिलिया अधिकतम भार के साथ काम करता है, संचित एक्सयूडेट को खाली करने की कोशिश करता है। स्नॉट के रंग से, आप साइनस में भड़काऊ प्रक्रिया के चरण और गंभीरता को निर्धारित कर सकते हैं:
- सफेद या पारदर्शी। वे रोग के प्रारंभिक चरण की विशेषता रखते हैं, उनमें मवाद नहीं होता है। सफेद निर्वहन की एक मोटी स्थिरता और उनकी मात्रा में धीरे-धीरे कमी वसूली के एक चरण को इंगित करती है। एक स्पष्ट रहस्य आमतौर पर एलर्जी साइनसिसिस का संकेत है। इस तरह का निर्वहन राइनाइटिस के लिए भी विशिष्ट है, इसलिए, सहायक गुहाओं की सूजन प्रारंभिक अवस्था में "देखना" और इसे सामान्य सर्दी या बहती नाक से अलग करना काफी मुश्किल हो सकता है।
- पीला या हरा रंग। उनके पास एक मोटी स्थिरता है, अक्सर थक्कों में बंद हो जाते हैं। एक जीवाणु संक्रमण और रोग के एक तीव्र रूप को जोड़ने का संकेत दें। डिस्चार्ज में मवाद की उपस्थिति से डिस्चार्ज को एक पीला रंग दिया जाता है।
- धूसर हरा। रोग के एक उन्नत चरण का संकेत, जिसमें सम्मिलन की सूजन ने साइनस के जल निकासी को लगभग पूरी तरह से रोक दिया है। मवाद के साथ मिश्रित बलगम स्थिर हो जाता है और एक अप्रिय गंध प्राप्त करता है, संभवतः रक्त की धारियों और थक्कों की उपस्थिति।
बहती नाक के बिना साइनसाइटिस
एक नियम के रूप में, एक बहती नाक रोग की पूरी अवधि के दौरान मैक्सिलरी साइनस की सूजन के साथ होती है और इसकी विशिष्ट विशेषताओं में से एक है। हालांकि, अक्सर ऐसे मामले होते हैं जब साइनसिसिटिस के सभी लक्षण मौजूद होते हैं, नाक भरी होती है और पूरी तरह से सांस नहीं लेती है, और कोई निर्वहन नहीं होता है। स्थिति के इस विकास के कई कारण हैं:
 नाक की शारीरिक संरचना की विसंगतियाँ, जिसमें सेप्टम की एक महत्वपूर्ण वक्रता शामिल है, टर्बाइनेट्स की शारीरिक रचना में गड़बड़ी, सिनेचिया या पोस्टऑपरेटिव निशान जो द्रव के बहिर्वाह को बाधित करते हैं या इसे बहुत बदल देते हैं, उदाहरण के लिए, स्राव को करीब से हटा देना। नासॉफिरिन्क्स, जो स्नोट की अनुपस्थिति की उपस्थिति बनाता है।
नाक की शारीरिक संरचना की विसंगतियाँ, जिसमें सेप्टम की एक महत्वपूर्ण वक्रता शामिल है, टर्बाइनेट्स की शारीरिक रचना में गड़बड़ी, सिनेचिया या पोस्टऑपरेटिव निशान जो द्रव के बहिर्वाह को बाधित करते हैं या इसे बहुत बदल देते हैं, उदाहरण के लिए, स्राव को करीब से हटा देना। नासॉफिरिन्क्स, जो स्नोट की अनुपस्थिति की उपस्थिति बनाता है।- बहुत मजबूत सूजन, जो एडिमा के कारण एनास्टोमोसिस के पूर्ण ओवरलैप की ओर ले जाती है। इसके अलावा, उत्सर्जन नहर स्वाभाविक रूप से बहुत संकीर्ण हो सकती है और इसलिए रुकावट के लिए आसानी से अतिसंवेदनशील हो सकती है। जल निकासी की पूर्ण समाप्ति के साथ, मवाद का बहुत तेजी से संचय होता है। तत्काल चिकित्सा ध्यान के बिना, एक्सयूडेट कक्ष की दीवार को भी नष्ट कर सकता है और आसपास के ऊतक में टूट सकता है, जिससे गंभीर परिणाम हो सकते हैं।
- हाइपरमिया और एडिमा के कारण शरीर की एलर्जी भी हो सकती है, जिससे रिक्तियों की निकासी बाधित हो सकती है और एक बीमारी का विकास हो सकता है।
- अनुचित तरीके से इलाज किए गए वायरल संक्रमण (रूबेला, खसरा और विशेष रूप से इन्फ्लूएंजा) के बाद जटिलता। समस्या का तंत्र इस प्रकार है। अंतर्निहित बीमारी की पृष्ठभूमि के खिलाफ, श्लेष्म झिल्ली सूज जाती है और कक्ष को अवरुद्ध कर देती है, जहां एक्सयूडेट जमा होने लगता है। एंटीवायरल दवाओं के प्रभाव में, रोगी की स्थिति में काफी सुधार होता है, दृश्य लक्षण गायब हो जाते हैं, और पूरी तरह से ठीक होने की भावना होती है। हालांकि, मैक्सिलरी गुहाओं की सूजन के लक्षण जल्द ही दिखाई देते हैं, पहले 1-2 दिनों में बिना स्नॉट की उपस्थिति के, और फिर तुरंत प्युलुलेंट सामग्री के साथ।
- अतिवृद्धि ऊतक (सिस्ट और पॉलीप्स), घातक ट्यूमर, हड्डी के टुकड़े या विदेशी वस्तुएं जो अंदर आ गई हैं, वे भी संयोजी नहर को यांत्रिक रूप से अवरुद्ध करने में सक्षम हैं।
- पीरियोडोंटाइटिस, क्षय, पल्पिटिस, ऑस्टियोमाइलाइटिस के साथ रोगग्रस्त दांतों से संक्रमण के संक्रमण के मामले में, साइनसिसिस के विकास की दिशा बदल जाती है: सूजन साइनस की दीवार से एनास्टोमोसिस तक जाती है।
- रोग का एट्रोफिक कोर्स। उनके मुख्य कार्यों के उपकला के सिलिअटेड कोशिकाओं के प्रदर्शन के उल्लंघन में शामिल हैं - हवा को गर्म करना और शुद्ध करना, बलगम को बाहर निकालना और इसे नाक के मार्ग में निकालना।
नाक बंद होने की समस्या का समाधान कैसे करें
रोग के लक्षणों की जटिलता को ध्यान में रखते हुए, निरंतर आधार पर नाक से सांस लेने की एक महत्वपूर्ण राहत तभी संभव है जब रोगज़नक़ को दबा दिया जाए और लक्षण समाप्त हो जाएं। रोग के पूर्ण नैदानिक चित्र के सही निदान और निर्धारण के लिए, ओटोलरींगोलॉजिस्ट रोगज़नक़ का निर्धारण करने के लिए वायुमार्ग की एक्स-रे या कंप्यूटेड टोमोग्राफी, एक सामान्य रक्त परीक्षण और जीवाणु संस्कृति के लिए श्लेष्म झिल्ली से एक स्मीयर निर्धारित करता है। एंडोस्कोपिक राइनोस्कोपी की भी आवश्यकता होती है।
अध्ययन के परिणामों के आधार पर, ईएनटी डॉक्टर बीमारी के इलाज की रणनीति निर्धारित करता है। साइनसाइटिस थेरेपी के दो क्षेत्र हैं: दवा और सर्जरी।
 रूढ़िवादी चिकित्सा में श्लेष्म झिल्ली की सूजन का मुकाबला करना, स्रावित स्राव को समय पर निकालना सुनिश्चित करना, नाक से सांस लेना बहाल करना और रोगजनकों से लड़ना शामिल है। इसमें ऐसी दवाएं लेना शामिल है:
रूढ़िवादी चिकित्सा में श्लेष्म झिल्ली की सूजन का मुकाबला करना, स्रावित स्राव को समय पर निकालना सुनिश्चित करना, नाक से सांस लेना बहाल करना और रोगजनकों से लड़ना शामिल है। इसमें ऐसी दवाएं लेना शामिल है:
- जीवाणु संक्रमण के लिए एंटीबायोटिक्स। सबसे अधिक इस्तेमाल किया जाने वाला टैबलेट पेनिसिलिन और मैक्रोलाइड्स (एमोक्सिक्लेव, एरिथ्रोमाइसिन, ऑगमेंटिन)। नई पीढ़ी की दवाओं (फ्लेमॉक्सिल सॉल्टैब, मैक्रोपेन, जिट्रोलाइड) ने खुद को अच्छी तरह साबित कर दिया है।रोग के गंभीर मामलों में, इंजेक्टेबल एंटीबायोटिक्स-सेफालोस्पोरिन्स (सेफैक्लोर, सेफैलेक्सिन) का उपयोग किया जाता है।
- डिकॉन्गेस्टेंट। वे प्रभावित ऊतकों में रक्त के प्रवाह को कम करते हैं, रक्त वाहिकाओं को संकुचित करते हैं और भीड़ को कम करते हैं, और सभी प्रकार के साइनसिसिस के लिए उपयोग किया जाता है। सबसे आम हैं नाज़िविन, ऑक्सीमेटाज़ोलिन, रिनाज़ोलिन। हालांकि, इन फंडों का उपयोग 7 दिनों से अधिक समय तक करना अवांछनीय है।
- म्यूकोलाईटिक्स। रहस्य पर सक्रिय रूप से कार्य करके, वे इसकी चिपचिपाहट को कम करते हैं और सहायक कक्ष से निकासी की सुविधा प्रदान करते हैं। सिरप और बूंदों (फ्लुडिटेक, मुकोडिन) के रूप में उत्पादित, वे वसूली में तेजी लाते हैं और इसका कोई दुष्प्रभाव नहीं होता है।
- दर्दनाशक। तेज बुखार और गंभीर दर्द सिंड्रोम साइनसाइटिस के अपरिहार्य साथी हैं। आप उन्हें सूजन-रोधी दर्द निवारक दवाओं (पैरासिटामोल, इबुप्रोफेन, एस्पिरिन) की मदद से लड़ सकते हैं। कुछ contraindications की उपस्थिति के कारण, उन्हें केवल एक डॉक्टर द्वारा निर्देशित के रूप में लिया जा सकता है।
- कॉर्टिकोस्टेरॉइड्स। वे साइनसाइटिस के जीवाणु, वायरल और एलर्जी रूपों के साथ अच्छी तरह से मदद करते हैं। वे गंभीर सूजन के लिए प्रभावी हैं और प्रतिरक्षा प्रणाली को प्रभावित करते हैं। सबसे अधिक इस्तेमाल किया जाने वाला नेज़ल स्प्रे Nasonex, हालांकि, साइड इफेक्ट के कारण, इसकी खुराक एक डॉक्टर द्वारा निर्धारित की जानी चाहिए।
नाक की श्वास को बहाल करने के लिए, स्थानीय चिकित्सा का उपयोग किया जाता है, जिसमें स्राव को पतला करना, इसे हटाना और फिर नाक गुहा कीटाणुरहित करना शामिल है। एक मोटा आरेख इस तरह दिखता है:
- नासिका मार्ग को हाइपरटोनिक सलाइन सॉल्यूशन (एक्वालर स्ट्रॉन्ग) से भर दिया जाता है;
- रिनोफ्लुमुसीन के साथ सिंचाई;
- कुछ मिनटों के बाद, आइसोटोनिक खारा समाधान (एक्वालर सॉफ्ट शॉवर या अन्य साधन) से कुल्ला;
- स्थानीय एंटीबायोटिक दवाओं और एंटीसेप्टिक्स (पॉलीडेक्सा, इज़ोफ़्रा, मिरामिस्टिन) के साथ सिंचाई।
अस्पताल की स्थापना में, धुलाई दो तरह से की जाती है:
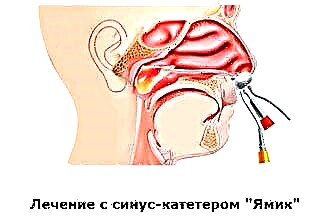 यामिक साइनस कैथेटर की मदद से। डिवाइस में कठोर वाल्व और एक सिरिंज अटैचमेंट के साथ दो सिलेंडर होते हैं। पीछे के गुब्बारे को नासॉफरीनक्स में डाला जाता है, और पूर्वकाल के गुब्बारे को नासिका मार्ग में डाला जाता है। नाक गुहा से एक सिरिंज पंप किया जाता है, जिसके परिणामस्वरूप वैक्यूम एनास्टोमोसिस खोलता है, और संचित एक्सयूडेट नाक गुहा में प्रवेश करता है, जहां से इसे उसी सिरिंज से हटा दिया जाता है। हेरफेर 5 साल की उम्र से किया जाता है और स्थानीय संज्ञाहरण के तहत किया जाता है।
यामिक साइनस कैथेटर की मदद से। डिवाइस में कठोर वाल्व और एक सिरिंज अटैचमेंट के साथ दो सिलेंडर होते हैं। पीछे के गुब्बारे को नासॉफरीनक्स में डाला जाता है, और पूर्वकाल के गुब्बारे को नासिका मार्ग में डाला जाता है। नाक गुहा से एक सिरिंज पंप किया जाता है, जिसके परिणामस्वरूप वैक्यूम एनास्टोमोसिस खोलता है, और संचित एक्सयूडेट नाक गुहा में प्रवेश करता है, जहां से इसे उसी सिरिंज से हटा दिया जाता है। हेरफेर 5 साल की उम्र से किया जाता है और स्थानीय संज्ञाहरण के तहत किया जाता है।- "कोयल" डिवाइस की मदद से। नथुने में डाला गया एक सक्शन एस्पिरेटर नाक गुहा में नकारात्मक दबाव बनाता है। डॉक्टर एक सिरिंज के साथ दूसरे नथुने में एक घोल (दवाओं के साथ खारा) इंजेक्ट करता है। कम दबाव द्रव के संचलन को तेज करता है, पतला बलगम दूसरे नथुने से चूषण में बहता है।
सर्जिकल हस्तक्षेप का उपयोग सबसे गंभीर मामलों में किया जाता है, साथ ही रूढ़िवादी चिकित्सा की अप्रभावीता के मामले में भी किया जाता है। शल्य चिकित्सा पद्धति में एक विशेष सिरिंज के साथ एक ओटोलरींगोलॉजिस्ट द्वारा औसत दर्जे की साइनस दीवार के सबसे पतले स्थान में एक पंचर (पंचर) बनाना शामिल है। उसके बाद, सुई के माध्यम से साइनस को धोया जाता है, और दवाओं को इंजेक्ट किया जाता है। पंचर रोगी की स्थिति को बहुत सुविधाजनक बनाता है, जिसमें नाक की सहनशीलता में सुधार करना भी शामिल है। ऑपरेशन 2-3 दिनों के भीतर दोहराया जा सकता है।
नाक बंद के लिए हर्बल दवा और पारंपरिक दवा
हाल के दशकों में प्राकृतिक तैयारी बहुत लोकप्रिय रही है। फार्मेसियों में, उनकी पसंद काफी विस्तृत है। औषधीय एजेंटों के विपरीत, अवयवों के लिए व्यक्तिगत असहिष्णुता को छोड़कर, उनका व्यावहारिक रूप से कोई दुष्प्रभाव नहीं होता है। सबसे प्रसिद्ध हैं:
- साइनुप्रेट। यह ब्लैक बल्डबेरी, वर्बेना, प्रिमरोज़, सॉरेल के अर्क पर आधारित है। विरोधी भड़काऊ और रोगाणुरोधी प्रभाव है, प्रतिरक्षा प्रणाली को उत्तेजित करता है।
- सिनुफोर्ट। साइक्लेमेन रूट अर्क के आधार पर। श्लेष्म झिल्ली के रिसेप्टर्स को परेशान करता है, बढ़े हुए स्राव, बलगम के द्रवीकरण और कक्षों से इसके उत्सर्जन को बढ़ावा देता है। दर्द न करने के लिए दवा लेने से पहले डॉक्टर से परामर्श करना आवश्यक है।
वैकल्पिक तरीकों से साइनसिसिस का उपचार श्लेष्म झिल्ली की सूजन को कम करने और सहायक जेब से स्राव के बहिर्वाह को सुनिश्चित करने के उद्देश्य से है। तीन मुख्य विधियाँ साँस लेना, rinsing और टपकाना हैं।
- एक गिलास पानी में एक चम्मच प्रोपोलिस टिंचर पतला होता है।
 एक सप्ताह के लिए समाधान के साथ नाक को दिन में तीन बार धोया जाता है।
एक सप्ताह के लिए समाधान के साथ नाक को दिन में तीन बार धोया जाता है। - कैलांचो और एलो जूस को 1:1 के अनुपात में मिलाएं और 5 दिनों के लिए प्रत्येक नथुने में 3 बूंदें डालें।
- 2 ग्राम सेंट जॉन पौधा, 5 ग्राम यारो, 2 ग्राम कलैंडिन और 3 ग्राम कैमोमाइल फूलों का औषधीय संग्रह बनाएं। एक गिलास उबलते पानी के साथ मिश्रण डालो, उबाल लेकर आओ और एक तरफ रख दें। 5-10 मिनट के लिए भाप साँस लेना का संचालन करें।
- 1 लीटर उबलते पानी में 5-6 तेज पत्ते डालें, 5 मिनट तक उबालें, फिर भाप से सांस लें।

 नाक की शारीरिक संरचना की विसंगतियाँ, जिसमें सेप्टम की एक महत्वपूर्ण वक्रता शामिल है, टर्बाइनेट्स की शारीरिक रचना में गड़बड़ी, सिनेचिया या पोस्टऑपरेटिव निशान जो द्रव के बहिर्वाह को बाधित करते हैं या इसे बहुत बदल देते हैं, उदाहरण के लिए, स्राव को करीब से हटा देना। नासॉफिरिन्क्स, जो स्नोट की अनुपस्थिति की उपस्थिति बनाता है।
नाक की शारीरिक संरचना की विसंगतियाँ, जिसमें सेप्टम की एक महत्वपूर्ण वक्रता शामिल है, टर्बाइनेट्स की शारीरिक रचना में गड़बड़ी, सिनेचिया या पोस्टऑपरेटिव निशान जो द्रव के बहिर्वाह को बाधित करते हैं या इसे बहुत बदल देते हैं, उदाहरण के लिए, स्राव को करीब से हटा देना। नासॉफिरिन्क्स, जो स्नोट की अनुपस्थिति की उपस्थिति बनाता है। यामिक साइनस कैथेटर की मदद से। डिवाइस में कठोर वाल्व और एक सिरिंज अटैचमेंट के साथ दो सिलेंडर होते हैं। पीछे के गुब्बारे को नासॉफरीनक्स में डाला जाता है, और पूर्वकाल के गुब्बारे को नासिका मार्ग में डाला जाता है। नाक गुहा से एक सिरिंज पंप किया जाता है, जिसके परिणामस्वरूप वैक्यूम एनास्टोमोसिस खोलता है, और संचित एक्सयूडेट नाक गुहा में प्रवेश करता है, जहां से इसे उसी सिरिंज से हटा दिया जाता है। हेरफेर 5 साल की उम्र से किया जाता है और स्थानीय संज्ञाहरण के तहत किया जाता है।
यामिक साइनस कैथेटर की मदद से। डिवाइस में कठोर वाल्व और एक सिरिंज अटैचमेंट के साथ दो सिलेंडर होते हैं। पीछे के गुब्बारे को नासॉफरीनक्स में डाला जाता है, और पूर्वकाल के गुब्बारे को नासिका मार्ग में डाला जाता है। नाक गुहा से एक सिरिंज पंप किया जाता है, जिसके परिणामस्वरूप वैक्यूम एनास्टोमोसिस खोलता है, और संचित एक्सयूडेट नाक गुहा में प्रवेश करता है, जहां से इसे उसी सिरिंज से हटा दिया जाता है। हेरफेर 5 साल की उम्र से किया जाता है और स्थानीय संज्ञाहरण के तहत किया जाता है। एक सप्ताह के लिए समाधान के साथ नाक को दिन में तीन बार धोया जाता है।
एक सप्ताह के लिए समाधान के साथ नाक को दिन में तीन बार धोया जाता है।

