उल्लंघन क्यों विकसित होता है?
कई अलग-अलग स्थितियां हैं जो मायोकार्डियम के माध्यम से विद्युत आवेग के प्रवाहकत्त्व को बाधित कर सकती हैं। हम हमेशा इस घटना के कारण का सटीक निर्धारण नहीं कर सकते। अक्सर, हम केवल अनुमान लगा सकते हैं कि नाकाबंदी क्यों हुई और प्रक्रिया की प्रगति को धीमा करने का प्रयास करें।
क्लिनिकल कार्डियोलॉजी में, कार्डियक चालन और उत्तेजना संबंधी विकारों के दो समूहों को अलग करने की प्रथा है:
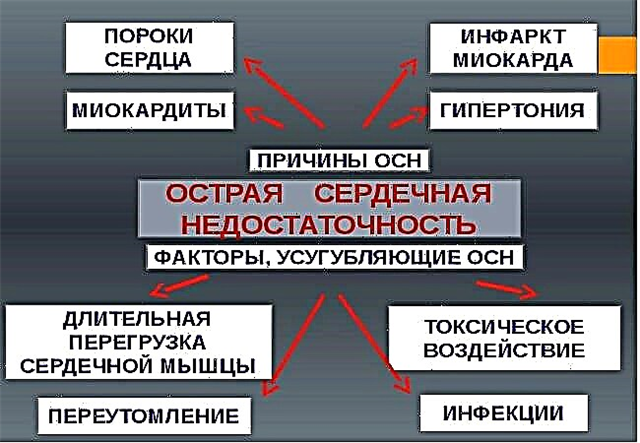
- कार्डियक, यानी हृदय की मांसपेशियों में होने वाली रोग प्रक्रियाओं के कारण। यह कोरोनरी धमनी रोग (सीएचडी) या मायोकार्डियल इंफार्क्शन, सूजन संबंधी बीमारियां, कार्डियोमायोपैथी हो सकती है। अक्सर समस्या का स्रोत हृदय वाल्व के जन्मजात और अधिग्रहित दोष होते हैं। चालन प्रणाली की विफलता सर्जरी के दौरान ऊतक आघात के कारण हो सकती है।
- नॉनकार्डियक - ऐसे विकारों का कारण मायोकार्डियम के बाहर होता है। सबसे अधिक बार हमें अंतःस्रावी रोगों से निपटना पड़ता है - मधुमेह मेलेटस और थायरॉयड ग्रंथि विकृति। संभावित कारणों में, यह उच्च रक्तचाप, पुरानी ब्रोंकाइटिस, अस्थमा और हाइपोक्सिया के विकास की ओर ले जाने वाली अन्य स्थितियों को भी उजागर करने योग्य है। महिलाओं में, रजोनिवृत्ति की शुरुआत के साथ, गर्भावस्था के दौरान अक्सर विफलता दर्ज की जाती है।
यह समझना महत्वपूर्ण है: नाकाबंदी की घटना हमेशा मायोकार्डियम में जैविक परिवर्तन या गंभीर गैर-हृदय रोगों से जुड़ी नहीं होती है। तनाव या व्यायाम के कारण दिल की विफलता अस्थायी हो सकती है। आप रोगी की जांच करके उल्लंघन की प्रकृति का पता लगा सकते हैं।
घटना का तंत्र
आम तौर पर, विद्युत आवेग एक निश्चित गति से और कड़ाई से स्थापित क्रम में मायोकार्डियम से गुजरते हैं। सिग्नल पथ दाहिने आलिंद के गुदा में शुरू होता है - साइनस नोड में। यहां से, उत्तेजना धीरे-धीरे अटरिया के ऊतकों में फैलती है और एट्रियोवेंट्रिकुलर नोड में थोड़े समय के लिए धीमी हो जाती है। इसके अलावा, आवेग उसके बंडल की शाखाओं के साथ फैलता है, जो दाएं और बाएं वेंट्रिकल को कवर करता है। संचालन प्रणाली ठीक पर्किनजे फाइबर के साथ समाप्त होती है।
समस्या तब उत्पन्न होती है जब आवेग का चालन धीमा हो जाता है या एक निश्चित बिंदु पर पूरी तरह से अवरुद्ध हो जाता है। कार्यात्मक और जैविक परिवर्तन इसका कारण हो सकते हैं। पहले मामले में, आवेग उन कोशिकाओं तक पहुंचता है जो दुर्दम्य (निष्क्रिय) चरण में हैं - और इसका आगे का मार्ग बाधित हो जाता है। अगला संकेत बिना किसी रुकावट के ऊतकों से गुजर सकता है। कार्बनिक परिवर्तनों के साथ (उदाहरण के लिए, दिल का दौरा पड़ने के बाद निशान बनने के मामले में), आवेग बाधा पर "ठोकर" जाएगा, और विफलता लगातार बनी रहेगी।
यदि हम विकारों के पैथोफिज़ियोलॉजी के बारे में बात करते हैं, तो यह कार्डियोमायोसाइट्स के Na + -चैनलों के काम पर ध्यान दिया जाना चाहिए। जब तक ये रास्ते खुले हैं, आवेग बिना किसी बाधा के कोशिकाओं में प्रवेश कर सकता है। लेकिन, यदि चैनल निष्क्रिय हैं, तो सिग्नल चालन धीमा या निलंबित हो जाता है। ऐसा होता है, उदाहरण के लिए, मायोकार्डियल इस्किमिया के क्षेत्र में - जहां ऊतकों को रक्त की आपूर्ति बंद हो जाती है।
हार्ट ब्लॉक के लक्षण विशिष्ट नहीं होते हैं और एक विशेष जांच के बिना हमेशा ध्यान देने योग्य नहीं होते हैं। आप ईसीजी पर समस्या की पहचान कर सकते हैं। फिल्म दिखाती है कि आवेग हृदय की मांसपेशियों से कैसे गुजरता है, क्या ऊतकों के उत्तेजना में बाधाएं हैं, और वे किस क्षेत्र में स्थानीयकृत हैं। इलेक्ट्रोकार्डियोग्राफी निदान और उपचार निर्धारित करने की मुख्य विधि है।
संभावित लक्षण
चिकित्सकीय रूप से, हार्ट ब्लॉक हमेशा मौजूद नहीं होता है। हल्के विकारों में, रोगी को कोई शिकायत नहीं हो सकती है। दिल की कार्यप्रणाली में खराबी का पता इलेक्ट्रोकार्डियोग्राम से ही चलता है।
प्रगतिशील चालन गड़बड़ी के साथ, निम्नलिखित लक्षण होते हैं:
- अकारण कमजोरी;
- साँस लेने में कठिकायी;
- सांस की तकलीफ;
- दिल के काम में रुकावट;
- हृदय गति को धीमा करना;
- सिर चकराना।
यदि एक पंक्ति में कई आवेग हृदय के ऊतकों से नहीं गुजरते हैं, तो चेतना का नुकसान संभव है। समय के साथ, रोग बढ़ता है, रोगी की स्थिति बिगड़ती है, और ऐसे हमले अधिक बार होते हैं।
ईसीजी पर रुकावटों के प्रकार और उनके संकेत
कार्डियोलॉजी में, हृदय चालन विकारों के विभिन्न वर्गीकरण प्रस्तावित हैं। व्यवहार में, स्थानीयकरण के स्थान के अनुसार सभी रोग प्रक्रियाओं को अलग करना हमारे लिए सुविधाजनक लगता है। ऐसे नाकाबंदी विकल्प हैं:
- सिनोआट्रियल। विफलता साइनस नोड के क्षेत्र में स्थानीयकृत है - आवेग के मार्ग की शुरुआत में।
- आलिंद। अटरिया के बीच सिग्नल का प्रवाह धीमा हो जाता है।
- एट्रियोवेंट्रिकुलर (एवी ब्लॉक)। अटरिया और निलय के बीच आवेग का संचरण धीमा या बंद हो जाता है।
- इंट्रावेंट्रिकुलर। हृदय के निलय में उसके बंडल की शाखाओं के साथ एक संकेत का संचालन करने में विफलता है।
इन स्थितियों को ईसीजी पर पहचाना जा सकता है। पैथोलॉजी के विशिष्ट लक्षण तालिका में प्रस्तुत किए गए हैं।
नाकाबंदी प्रकार | ईसीजी संकेत |
सिनोट्रायल | साइनस लय असामान्य है। व्यक्तिगत हृदय संकुचन के लंबे विराम और नुकसान होते हैं। ब्रैडीकार्डिया की उपस्थिति द्वारा विशेषता |
अलिंद | पी तरंग का परिवर्तन - 0.12 सेकंड से अधिक का विस्तार, विरूपण। पीक्यू लम्बाई के साथ जोड़ा जा सकता है |
अलिंदनिलय संबंधी | पीक्यू अंतराल का लम्बा होना, क्यूआरएस कॉम्प्लेक्स का नुकसान |
अंतर्निलयी संवहन | क्यूआरएस कॉम्प्लेक्स का विस्तार और विरूपण |
आइए हम एट्रियोवेंट्रिकुलर ब्लॉकों पर अधिक विस्तार से ध्यान दें। नैदानिक पाठ्यक्रम के अनुसार, प्रक्रिया के विकास के 3 चरणों को अलग करने की प्रथा है।
हार्ट ब्लॉक I डिग्री को अटरिया से निलय तक विद्युत आवेग के धीमे मार्ग की विशेषता है। ईसीजी पीक्यू अंतराल के 0.2 सेकंड के विस्तार को दर्शाता है। - यह अटरिया के माध्यम से संकेत की गति को दर्शाता है। यह एवी चालन की सबसे आम असामान्यता है। यह मुख्य रूप से वृद्धावस्था में कार्बनिक विकृति विज्ञान की पृष्ठभूमि के खिलाफ होता है - पिछले दिल का दौरा, मायोकार्डिटिस के साथ, हृदय दोष।
हार्ट ब्लॉक II डिग्री प्रक्रिया की प्रगति के साथ होती है। सभी आवेग निलय की यात्रा नहीं करते हैं। ईसीजी में परिवर्तन नाकाबंदी के प्रकार से निर्धारित होते हैं:
- मोबिट्ज 1 एवी ब्लॉक वेंट्रिकुलर प्रोलैप्स की ओर जाता है। कार्डियोग्राम पर, यह पीक्यू अंतराल के लंबे होने से देखा जा सकता है, और प्रत्येक परिसर के साथ परिवर्तन प्रगति करते हैं। इसके अलावा, केवल पी तरंग दर्ज की जाती है, और क्यूआरएस - वेंट्रिकल्स का एक मार्कर - गिर जाता है। इस तरह के लक्षण दिल के दौरे, कार्डियक ग्लाइकोसाइड्स की अधिकता आदि के साथ देखे जाते हैं।
- ईसीजी पर मोबिट्ज 2 प्रकार का एवी ब्लॉक क्यूआरएस के नुकसान से संकेत मिलता है। PQ अंतराल लंबा हो जाता है, लेकिन इसकी वृद्धि नहीं बढ़ती है। यह लक्षण हृदय की मांसपेशियों को गंभीर क्षति की बात करता है और एक पूर्ण हृदय ब्लॉक के विकास की धमकी देता है।
यदि प्रक्रिया जारी रहती है, तो एक पंक्ति में कई वेंट्रिकुलर संकुचन अवरुद्ध हो जाते हैं, और क्यूआरएस कॉम्प्लेक्स दो या अधिक बार गिर जाते हैं। रोगी को चेतना के नुकसान के साथ मोर्गग्नि-एडम्स-स्टोक्स (एमएएस) का दौरा पड़ता है।
डिग्री III विकार पूर्ण अनुप्रस्थ हृदय ब्लॉक हैं। संकेत अटरिया से निलय तक नहीं जाता है। हृदय के ऊपरी और निचले हिस्सों का अलग-अलग उत्तेजना दर्ज किया जाता है। ईसीजी पर परिवर्तन अराजक हैं, आलिंद और निलय संकुचन के मार्करों के बीच पृथक्करण - पीक्यू और क्यूआरएस - दिखाई देता है। अक्सर इस स्थिति को इंट्रावेंट्रिकुलर नाकाबंदी के साथ जोड़ा जाता है।
डॉक्टर की सलाह: रुकावट होने पर डॉक्टर का ठीक से निरीक्षण कैसे करें
निदान स्थापित होने के बाद, रोगी आउट पेशेंट उपचार पर रहता है या अस्पताल में भर्ती होता है। रणनीति नाकाबंदी की गंभीरता से निर्धारित होती है। छूट प्राप्त करने के बाद, रोगी को विशेषज्ञ पर्यवेक्षण के बिना नहीं छोड़ा जाना चाहिए। हम अनुशंसा करते हैं:
- यदि स्थिति स्थिर है और कोई शिकायत नहीं है, तो हृदय रोग विशेषज्ञ से मिलें और हर 6 महीने में ईसीजी करें।
- यदि स्थिति बिगड़ती है, नई शिकायतें सामने आती हैं या मौजूदा विकार बढ़ते हैं, तो जल्द से जल्द डॉक्टर से संपर्क करें।
यदि डॉक्टर ड्रग थेरेपी निर्धारित करता है, तो इसका पालन किया जाना चाहिए और दवा अनुसूची को बाधित नहीं करना चाहिए। दवा की स्व-वापसी अस्वीकार्य है - इससे जटिलताओं का विकास होता है।
यदि रोगी को पेसमेकर लगाया गया है, तो अवलोकन रणनीति बदल जाती है। ऑपरेशन के 3, 6 और 12 महीने बाद, आपको डॉक्टर के पास जाना चाहिए और सुनिश्चित करना चाहिए कि डिवाइस बिना किसी रुकावट के काम करता है। आगे का अवलोकन कार्यक्रम रोगी की स्थिति पर निर्भर करेगा।
उपचार के तरीके
एक चिकित्सा आहार चुनते समय, हम स्वास्थ्य मंत्रालय द्वारा अपनाए गए प्रोटोकॉल, घरेलू और विदेशी समुदायों के नैदानिक दिशानिर्देशों पर ध्यान केंद्रित करते हैं। उपचार व्यापक और तर्कसंगत होना चाहिए। यह न केवल लक्षण को दूर करने के लिए, बल्कि समस्या के संभावित कारण को खत्म करने के लिए भी आवश्यक है - और जटिलताओं के विकास को रोकने के लिए।
इंट्रा-एट्रियल और इंट्रावेंट्रिकुलर चालन की मध्यम गड़बड़ी को उपचार की आवश्यकता नहीं होती है। हमारा सुझाव है कि रोगी नियमित रूप से एक हृदय रोग विशेषज्ञ से मिलें, उसकी भलाई की निगरानी करें और एक स्वस्थ जीवन शैली का नेतृत्व करें। ड्रग थेरेपी स्पष्ट नैदानिक लक्षणों के साथ निर्धारित है - हृदय के काम में रुकावट की उपस्थिति, सांस की तकलीफ, चक्कर आना और अन्य स्थितियां जो जीवन के सामान्य तरीके से हस्तक्षेप करती हैं। खतरनाक जटिलताओं के विकास के साथ, सर्जिकल उपचार का संकेत दिया जाता है।
आइए हम एवी नाकाबंदी के उपचार पर अधिक विस्तार से ध्यान दें। उपचार आहार रोगी की स्थिति की गंभीरता पर निर्भर करेगा। यदि, ईसीजी निदान के बाद, I डिग्री AV ब्लॉक का पता चलता है, तो चिकित्सा का संकेत नहीं दिया जाता है। यह केवल एक विशेषज्ञ द्वारा अवलोकन की सिफारिश की जाती है - वर्ष में कम से कम एक बार डॉक्टर के पास जाना।
यदि मोबिट्ज टाइप 1 के सेकेंड डिग्री एवी ब्लॉक का पता चलता है, तो उपचार व्यापक होना चाहिए। कार्डियक कंडक्शन सिस्टम को स्थिर करने के लिए एंटीरैडमिक दवाएं निर्धारित की जाती हैं। वहीं, अंतर्निहित बीमारी का इलाज किया जा रहा है, जिससे हृदय में खराबी आ गई। यहां कोई विशिष्ट चिकित्सा प्रदान नहीं की जाती है। हम प्रमुख लक्षणों और संबंधित बीमारियों के आधार पर दवाओं का चयन करते हैं।
एवी ब्लॉक II डिग्री मोबिट्ज़ 2 और पूर्ण हृदय ब्लॉक सर्जिकल उपचार का कारण हैं। एक पेसमेकर लगाया जा रहा है। डिवाइस हृदय गति को नियंत्रित करता है, मायोकार्डियम के पूर्ण सिग्नल ट्रांसमिशन और निर्बाध संचालन प्रदान करता है। गंभीर लक्षणों की उपस्थिति में मोबिट्ज 1 प्रकार के एवी ब्लॉक वाले रोगी को पेसमेकर भी दिया जा सकता है।
मैक सिंड्रोम, पूर्ण हृदय ब्लॉक के विकास के लिए आपातकालीन देखभाल का संकेत दिया गया है। रोगी को अस्पताल में भर्ती होना चाहिए। एक अप्रत्यक्ष हृदय मालिश की जाती है, और एक स्थिर लय बनाए रखने के लिए दवाएं निर्धारित की जाती हैं। पेसमेकर की स्थापना को दिखाया गया है।
जीवनशैली और सावधानियां
हृदय रोग का उपचार और रोकथाम केवल दवा या सर्जरी नहीं है। हम अनुशंसा करते हैं कि रोगी जीवन के प्रति अपना दृष्टिकोण पूरी तरह से बदल दे। रोग की प्रगति को रोकने और अवांछनीय परिणामों से बचने के लिए, आपको यह करना चाहिए:
- अपना आहार बदलें। दैनिक मेनू में तली हुई, मसालेदार और नमकीन चीजें कम होनी चाहिए। हर्बल उत्पादों को जोड़ने, ताजी सब्जियों और फलों पर ध्यान केंद्रित करने की सिफारिश की जाती है। फास्ट फूड और तेजी से पचने वाले कार्बोहाइड्रेट निषिद्ध हैं - वे चयापचय को नकारात्मक रूप से प्रभावित करते हैं और हृदय विकृति के विकास को भड़काते हैं।
- खेल - कूद करो। दिखाया गया है एरोबिक व्यायाम, योग, तैराकी। यदि फिटनेस क्लब या जिम जाना संभव नहीं है, तो आप प्रतिदिन ताजी हवा में टहल सकते हैं - दिन में कम से कम 30 मिनट।
- अपने आप को ओवरएक्सर्ट न करें। "पहनने के लिए" काम करने से दिल को फायदा नहीं होगा। यह आपकी दैनिक दिनचर्या को संशोधित करने के लायक है। रात की नींद कम से कम 8 घंटे की होनी चाहिए।
- तनाव से बचें। अत्यधिक अनुभव सभी आंतरिक अंगों के काम को नकारात्मक रूप से प्रभावित करते हैं, और हृदय कोई अपवाद नहीं है।
- अपने वजन की निगरानी करें। अधिक वजन और मोटापे के साथ, आहार तैयार करने के लिए एंडोक्रिनोलॉजिस्ट से संपर्क करना उचित है।
- बुरी आदतों से इंकार करने के लिए। धूम्रपान निषेध है। शराब का दुरुपयोग न करें।
रोग का निदान रोगी की स्थिति की गंभीरता पर निर्भर करता है। डॉक्टर की सभी सिफारिशों का अनुपालन और पेसमेकर की समय पर स्थापना जीवन को लम्बा खींचती है और स्वास्थ्य की रक्षा करती है।
अभ्यास से मामला
75 वर्षीय रोगी आर. ने हृदय के काम में रुकावट की शिकायत के साथ स्थानीय चिकित्सक का रुख किया। जांच और एनामनेसिस लेने पर, यह पाया गया कि रोगी को सिरदर्द, चक्कर आना, व्यायाम के दौरान सांस लेने में तकलीफ और आराम करने की भी चिंता थी। 10 साल से खुद को बीमार मानता है। 67 साल की उम्र में उन्हें मायोकार्डियल इंफार्क्शन हुआ था। इस्केमिक हृदय रोग के निदान के साथ एक हृदय रोग विशेषज्ञ द्वारा देखा गया। पोस्टिनफार्क्शन कार्डियोस्क्लेरोसिस।
अतिरिक्त परीक्षा के बाद, ईसीजी ने II डिग्री एवी ब्लॉक के लक्षण प्रकट किए, इकोसीजी ने बाएं वेंट्रिकुलर हाइपरट्रॉफी दिखाया। कार्डियोलॉजिस्ट से सलाह लेने के बाद मरीज को कार्डियक सर्जरी सेंटर रेफर कर दिया गया। एक पेसमेकर लगाया गया था। मरीज को सुधार के साथ छुट्टी दे दी गई। हृदय रोग विशेषज्ञ द्वारा निगरानी की सिफारिश की जाती है।