यदि आपको बच्चे में जन्मजात विकृति के रूप में इस तरह के एक दुर्जेय निदान का सामना करना पड़ा, तो चिंता और भ्रम को शब्दों में वर्णित करना असंभव है। सबसे आम बचपन की हृदय विकृति में से एक वेंट्रिकुलर सेप्टल डिफेक्ट (वीएसडी) है। आइए हम उन लक्षणों और संकेतों की जांच करें जो हमें इस पर संदेह करने की अनुमति देते हैं, निदान और उपचार के तरीकों के बारे में बात करते हैं, और यह स्पष्ट करने का प्रयास करते हैं कि क्या गर्भावस्था के चरण में गर्भाशय में एक बच्चे में इस दोष का पता लगाना संभव है।
यह क्या है
आम तौर पर, बच्चे के जन्म के समय तक हृदय के निलय पेशीय अवरोध से अलग हो जाते हैं। वह न केवल उनके कुल क्षेत्रफल का एक तिहाई हिस्सा बनाती है, बल्कि हृदय के हर संकुचन और विश्राम में भी सक्रिय भाग लेती है। भ्रूण के अंगों को केवल मिश्रित रक्त प्राप्त होता है। नवजात शिशु के दोनों निलय लगभग उसी के बारे में "काम में व्यस्त" होते हैं, यह उनकी मांसपेशियों की दीवारों की मोटाई में अंतर की अनुपस्थिति की व्याख्या करता है।
वीएसडी में संचार विकारों का रोगजनन
इंटरवेंट्रिकुलर सेप्टम तीन अलग-अलग संरचनाओं से उत्पन्न होता है, इसका गठन 4-5 सप्ताह के गर्भ तक पूरा हो जाता है। यदि संलयन नहीं होता है, तो निलय के बीच एक छेद (दोष) रहता है। यह हृदय के विकास में एकमात्र विसंगति हो सकती है (पृथक दोष) या शरीर रचना विज्ञान में अन्य जन्मजात परिवर्तनों के साथ जोड़ा जा सकता है, संयुक्त दोष की संरचना का हिस्सा हो सकता है। आज हम केवल पहले विकल्प के बारे में बात कर रहे हैं।
आपके बच्चे के जीवन के पहले घंटों में, शिशु के सांस लेने के बाद, उसकी पूरी रक्त प्रवाह प्रणाली बदल जाती है। रक्त परिसंचरण के एक बड़े और छोटे हलकों को शामिल करने से बच्चे के दिल को उसके काम को पुनर्गठित करने के लिए "मजबूर" किया जाता है:
- बाएं वेंट्रिकल में दबाव काफी बढ़ जाता है।
- वीएसडी के साथ, रक्त का हिस्सा न केवल महाधमनी में प्रवेश करता है, बल्कि दाएं वेंट्रिकल में भी प्रवेश करता है, जिससे बाद के लिए एक अतिरिक्त भार पैदा होता है। विशेषज्ञ इस प्रक्रिया को बाएँ से दाएँ रक्त डंप (हृदय के बाईं ओर से दाईं ओर) कहते हैं।
- "अतिरिक्त" रक्त पंप करने के लिए दायां वेंट्रिकल अधिक तीव्रता से कार्य करने के लिए "मजबूर" होता है।
हेमोडायनामिक्स में परिवर्तन सीधे दोष के आकार और स्थान पर निर्भर करता है। एक छोटा सा छेद 4-5 साल की उम्र तक बच्चे में अपने आप (अचानक) बंद हो सकता है। यह आमतौर पर 65-75% मामलों में होता है। व्यापक दोषों के साथ, न केवल दायां निलय प्रभावित होता है। फुफ्फुसीय परिसंचरण में दबाव बढ़ता है, फुफ्फुसीय उच्च रक्तचाप होता है।
बच्चे का शरीर भार की भरपाई करने की कोशिश करेगा:
- निलय का द्रव्यमान बढ़ता है।
- बड़ी और छोटी धमनियों की दीवारें मोटी हो जाती हैं।
- इन तंत्रों के लिए धन्यवाद, दोनों निलय में दबाव समान है। छेद होने के बावजूद कुछ समय तक खून का स्त्राव नहीं होता है।
- धीरे-धीरे, शरीर की सुरक्षा समाप्त हो जाती है, और दाएं वेंट्रिकल में दबाव बाएं से अधिक हो जाता है।
- दोष के माध्यम से शिरापरक रक्त प्रणालीगत परिसंचरण में प्रवाहित होने लगेगा - ईसेनमेंजर सिंड्रोम। दोष अपघटन होता है। चिकित्सकीय रूप से, यह प्रक्रिया इस तथ्य से प्रकट होती है कि बच्चा "नीला होना" शुरू कर देता है।
सौभाग्य से, शीघ्र निदान और समय पर शल्य चिकित्सा उपचार के साथ, ऐसा नहीं होता है, भले ही वीएसडी बड़ा हो। इसलिए, अपने डॉक्टर की सलाह पर ध्यान देने की कोशिश करें। बेशक, सर्जन सबसे अच्छा ऑपरेशन वह मानते हैं जो रोगी को करने की आवश्यकता नहीं होती है। लेकिन नवजात शिशु में इंटरवेंट्रिकुलर सेप्टम के दोष के लिए सावधानीपूर्वक जांच, विशेषज्ञ सलाह और रोगी प्रबंधन के लिए एक अलग दृष्टिकोण की आवश्यकता होती है।
वेंट्रिकुलर सेप्टल दोषों का वर्गीकरण
रोगों के अंतर्राष्ट्रीय वर्गीकरण 10 संशोधन (ICD-10) के अनुसार, किसी भी VSD को एक कोड - Q 21.0 के साथ एन्कोड किया गया है। हालांकि, व्यावहारिक बाल रोग में, 2013 में एसोसिएशन ऑफ कार्डियोवास्कुलर सर्जन द्वारा अनुमोदित "जन्मजात हृदय दोष वाले बच्चों के प्रबंधन के लिए नैदानिक दिशानिर्देश" के अनुसार, डॉक्टर इस विसंगति के चार संरचनात्मक प्रकारों को अलग करते हैं:
- इंटरवेंट्रिकुलर सेप्टम का उप-क्षेत्रीय दोष। सीधे फुफ्फुसीय वाल्व के नीचे स्थित है। महाधमनी का पत्ता मौजूदा उद्घाटन में "मोड़", "पच्चर" कर सकता है, जो महाधमनी regurgitation (रिवर्स शंट) का कारण बनता है।
- इंटरवेंट्रिकुलर सेप्टम का पेरिमेम्ब्रानस दोष - छेद ट्राइकसपिड वाल्व से सटे झिल्ली भाग में स्थित होता है। झिल्लीदार पट आंशिक रूप से इसे ढंकते हुए दोष के साथ विकसित हो सकता है।
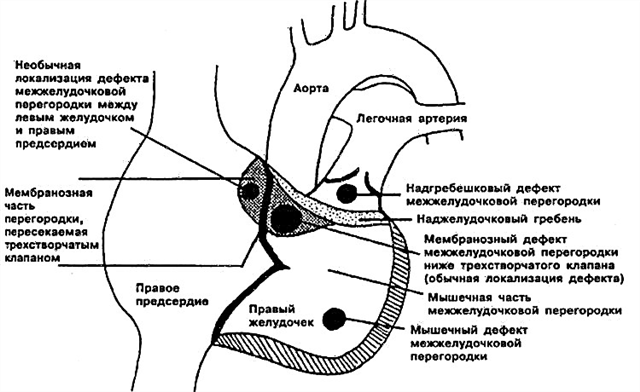
- इनफ्लो इंटरवेंट्रिकुलर सेप्टल दोष दाएं वेंट्रिकल के अंतर्वाह भाग में स्थानीयकृत होता है।
- इंटरवेंट्रिकुलर सेप्टम का मांसपेशी दोष - मांसपेशियों के केंद्र में, ऊपरी भाग में, और दाएं वेंट्रिकल की दीवार और सेप्टम के बीच की सीमा पर भी स्थित हो सकता है। कभी-कभी कई छोटे छेद एक साथ निर्धारित होते हैं (कई प्रकार की मांसपेशी वीएसडी - टोलोचिनोव-रोजर रोग)।
ताकि आप चिकित्सा शर्तों से भयभीत न हों, और यह स्पष्ट हो गया कि आपके बच्चे में इंटरवेंट्रिकुलर सेप्टम में उद्घाटन वास्तव में कहां है, मैं इसे फिर से समझाने की कोशिश करूंगा। एनाटोमिस्ट इस संरचना को तीन भागों में विभाजित करते हैं - ऊपरी (झिल्लीदार), मध्य (मांसपेशी), निचला (ट्रैबिकुलर)। नतीजतन, ट्रैब्युलर दोष निचले, मांसपेशियों में - मध्य में, इंटरवेंट्रिकुलर सेप्टम के झिल्लीदार दोष - इसके ऊपरी भाग में स्थित होता है।
दोष के कारण
विसंगति का सटीक कारण स्थापित करना मुश्किल है। जन्मजात हृदय दोषों के एटियलजि में आनुवंशिकता की भूमिका, प्रदूषित वातावरण, माता-पिता की बुरी आदतें, गर्भवती मां द्वारा कुछ दवाएं लेना और गर्भावस्था के दौरान वायरल संक्रमण साबित हुए हैं।
डॉक्टर की सलाह
बार-बार माता-पिता ने खुद को और मुझे पीड़ा दी, एक बच्चे में जन्मजात विकृति के सटीक एटियलजि का पता लगाने की कोशिश की। जब इस तरह का निदान एक देशी बच्चे में पाया जाता है, तो निश्चित रूप से अपराधी को ढूंढना होगा। पिता की ओर से दादी कभी-कभी बहू पर "खराब आनुवंशिकी", माँ के रिश्तेदारों - दामाद पर धूम्रपान और शराब पीने का आरोप लगाती है।
मैं आपको दृढ़ता से सलाह देता हूं कि आप ऐसा न करें। बेशक, माता-पिता और स्वयं बच्चे से स्वस्थ या बीमार बच्चों के जन्म की भविष्यवाणी करने के लिए कारण का पता लगाना महत्वपूर्ण है। DMZHP वाला बच्चा किसी दिन खुद पिता या माता बन जाएगा। लेकिन एक छोटे आदमी की बीमारी तसलीम का कारण नहीं है। पारिवारिक झगड़ों को भूल जाइए। बच्चे की देखभाल पर ध्यान दें।
एक दोष पर संदेह कैसे करें: एक बच्चे में लक्षण और संकेत
एक छोटे से छेद के आकार के साथ, आपका शिशु अपने साथियों से अलग नहीं होगा। शायद, प्रसूति वार्ड में भी, नियोनेटोलॉजिस्ट आपको सूचित करेगा कि आपके बच्चे को सिस्टोलिक हार्ट बड़बड़ाहट है। माता-पिता आमतौर पर प्रत्येक गुदाभ्रंश पर उत्सुकता से पूछते हैं: "क्या शोर कम हुआ या बढ़ गया?" वीएसडी विरोधाभास यह है कि शोर की तीव्रता छेद के आकार के व्युत्क्रमानुपाती होती है। शोर जितना कमजोर होगा, दोष उतना ही बड़ा होगा।
यदि बच्चा "बिना शोर" के पैदा हुआ था, तो स्थिति अधिक गंभीर है, लेकिन:
- तीन से चार सप्ताह की आयु से, माँ से पर्याप्त मात्रा में दूध के साथ अचानक वजन बढ़ना बंद हो गया;
- भोजन करते समय उसे सांस की तकलीफ होती है;
- श्वसन संक्रमण उसे अन्य बच्चों की तुलना में अधिक बार "शिकार" करता है;
- कभी-कभी बच्चा "नीला होना" शुरू कर देता है;
- जांच करने पर, डॉक्टर को अचानक हृदय की सीमाओं का विस्तार, यकृत में वृद्धि का पता चलता है।
भविष्य में, नैदानिक तस्वीर एक फैलाना तीव्र शिखर आवेग, तीसरे या चौथे इंटरकोस्टल रिक्त स्थान में बाईं ओर सिस्टोलिक कंपकंपी की उपस्थिति, हृदय की सीमाओं का विस्तार, विशेष रूप से बाईं ओर, एक के गठन की विशेषता है। हार्ट कूबड़ (डेविस चेस्ट)।
निदान के तरीके
सहायक डेटा और अन्य लक्षण बाल रोग विशेषज्ञ को बच्चे में जन्मजात विकृति का संदेह करने की अनुमति देंगे। सबसे अधिक संभावना है, एक बाल रोग विशेषज्ञ एक रेफरल लिखेंगे:
- छाती के अंगों का एक्स-रे - एक छोटे से दोष के साथ, परिवर्तन नहीं मिलेगा। यदि उद्घाटन महत्वपूर्ण है, तो बाएं आलिंद और वेंट्रिकल की अतिवृद्धि, फेफड़ों के पैटर्न में वृद्धि प्रकट हो सकती है। फुफ्फुसीय उच्च रक्तचाप द्वारा वीएसडी की जटिलताओं के मामले में - फेफड़े के पैटर्न के कमजोर होने और गैर-हाइपरट्रॉफाइड बाएं वेंट्रिकल के साथ फुफ्फुसीय धमनी की सूजन।
- इलेक्ट्रोकार्डियोग्राफी - हृदय रोग के विभेदन में विशेष महत्व नहीं है, लेकिन यह विद्युत अक्ष के विचलन को प्रकट करेगा, साथ ही दोनों या केवल बाएं वेंट्रिकल के अधिभार के संकेत देगा।
- इकोकार्डियोग्राफी - हृदय दोषों के लिए मुख्य नैदानिक तकनीक मानी जाती है। परीक्षा की अल्ट्रासाउंड विधि आपको छेद के सटीक स्थान, उसके आकार, दोषों की संख्या और हेमोडायनामिक्स में परिवर्तन का आकलन करने की अनुमति देती है। अल्ट्रासाउंड स्कैन का मुख्य कार्य दोष का प्रत्यक्ष दृश्य है, अन्य हृदय विसंगतियों का बहिष्करण। डॉपलर मैपिंग से शंट के परिमाण को स्थापित करने, रक्त के पुनरुत्थान की उपस्थिति और दाएं वेंट्रिकल में सिस्टोलिक दबाव का आकलन करने में मदद मिलेगी।
यदि दोष इकोकार्डियोग्राम पर स्पष्ट रूप से दिखाई नहीं दे रहे हैं, या डॉक्टर को संयुक्त हृदय दोष का संदेह है, तो आपको चुंबकीय अनुनाद इमेजिंग या कंप्यूटेड टोमोग्राफी से गुजरना पड़ सकता है।
कार्डिएक कैथीटेराइजेशन और एंजियोग्राफी
आमतौर पर, इन नैदानिक तकनीकों को शायद ही कभी बच्चों के लिए निर्धारित किया जाता है, लेकिन यदि गैर-आक्रामक तरीके स्थिति के बारे में पूरी जानकारी प्रदान नहीं करते हैं, तो उन्हें फुफ्फुसीय परिसंचरण और फुफ्फुसीय उच्च रक्तचाप में हेमोडायनामिक्स का आकलन करने के लिए किया जाता है। यह प्रक्रिया महाधमनी, फुफ्फुसीय धमनी में दबाव को मापती है, और हृदय कक्षों और बड़े जहाजों के अंदर रक्त की गैस संरचना को निर्धारित करती है। यह क्षेत्रीय केंद्रों में अनुभवी विशेषज्ञों द्वारा किया जाता है।
एक वेंट्रिकुलर सेप्टल दोष का उपचार
वीएसडी के साथ रोगियों के प्रबंधन के लिए दृष्टिकोण सख्ती से व्यक्तिगत है, दोष के आकार और स्थान के आधार पर, क्लिनिक (फुफ्फुसीय उच्च रक्तचाप की घटना, संचार विफलता का विकास), सहवर्ती विकृति की उपस्थिति।
यदि छेद छोटा है, कोई हेमोडायनामिक गड़बड़ी नहीं है, तो बच्चे को केवल हृदय रोग विशेषज्ञ और आवधिक इकोकार्डियोग्राफी द्वारा नियमित परीक्षाओं की आवश्यकता होती है। रोग के अनुकूल पाठ्यक्रम में थोड़ी सी भी शंका होने पर, शल्य चिकित्सा उपचार का संकेत दिया जाता है।
वीएसडी के निम्नलिखित प्रकार के सर्जिकल सुधार हैं:
- कृत्रिम परिसंचरण की स्थितियों के तहत एक ऑपरेशन, जिसके दौरान कार्डियक सर्जन उद्घाटन को टांके लगाता है या इसे वाल्व से बंद कर देता है।
- फुफ्फुसीय धमनी का "सहायक" संकुचन दोष के विघटन को रोकने के लिए एक प्रारंभिक शल्य चिकित्सा प्रारंभिक ऑपरेशन है। आपको आमूल-चूल सुधार से पहले "समय ख़रीदने" की अनुमति देता है।
- न्यूनतम इनवेसिव एंडोवास्कुलर हस्तक्षेप। यह अल्ट्रासाउंड और फ्लोरोस्कोपी के नियंत्रण में किया जाता है। ऊरु धमनी के माध्यम से, संवहनी सर्जन एक विशेष उपकरण (कॉइल या ऑक्लुडर) का परिचय देता है, इसे हृदय गुहा में पारित करके, दोष को बंद कर देता है।
- हाइब्रिड ऑपरेशन। छाती खोलने के बाद, मायोकार्डियम के पंचर के माध्यम से सीधे ऑक्लुडर को डाला जाता है। इंटरवेंशन प्रोटोकॉल कार्डिएक अरेस्ट और कार्डियोपल्मोनरी बाईपास सिस्टम से इसके कनेक्शन के लिए प्रदान नहीं करता है।
विशेषज्ञ तय करता है कि आपके बच्चे के लिए कौन सी विधि सबसे उपयुक्त है। सर्जरी के लिए माता-पिता की लिखित सहमति के बिना कोई भी डॉक्टर बच्चे का ऑपरेशन नहीं करेगा। सबसे इष्टतम रणनीति का चयन करते हुए, डॉक्टर के साथ ऑपरेशन के पाठ्यक्रम पर चर्चा करना महत्वपूर्ण है।

यह याद रखना चाहिए कि यदि आप कीमती समय चूक जाते हैं, तो फुफ्फुसीय उच्च रक्तचाप के विकास से पहले छेद को बंद न करें, संचार विफलता से मृत्यु का खतरा होता है। ड्रग थेरेपी को पुनर्वास अवधि के दौरान सर्जिकल हस्तक्षेप की तैयारी के साथ-साथ हृदय को सहारा देने के लिए दोष अपघटन के विकास के रूप में निर्धारित किया जाता है।
पूर्वानुमान क्या है और क्या बच्चा स्वस्थ रहेगा
रोग का निदान काफी हद तक न केवल दोष के प्रकार पर निर्भर करता है, बल्कि समय पर सर्जिकल हस्तक्षेप पर भी निर्भर करता है। मैं एक परिवार को कभी नहीं भूलूंगा। माता-पिता के विश्वास ने उन्हें गर्भधारण को रोकने की अनुमति नहीं दी। एक अद्भुत लड़की ने लगातार आठवें बच्चे का जन्म किया। सभी बड़े बच्चे बिल्कुल स्वस्थ हैं। कोई जोखिम कारक नहीं। उत्कृष्ट आनुवंशिकता। उत्कृष्ट वजन और अपगार प्रदर्शन। बच्चे ने स्तन लिया, सक्रिय था और सभी का पसंदीदा था।
अभ्यास से मामला
प्रसूति वार्ड में, एक नियोनेटोलॉजिस्ट को जन्मजात हृदय रोग का संदेह था। अल्ट्रासाउंड परीक्षा में नवजात शिशु में इंटरवेंट्रिकुलर सेप्टम की मांसपेशी दोष का पता चला। कार्डियोलॉजिकल सेंटर के विशेषज्ञों ने 6 महीने की उम्र तक सर्जिकल सुधार करने की सिफारिश की, क्योंकि छेद का आकार बहुत बड़ा था।
माता-पिता सर्जरी कराने के लिए दृढ़ थे, लेकिन उनके विश्वास के लिए पादरी के आशीर्वाद की आवश्यकता थी। और उसने एक स्वस्थ दिखने वाली लड़की को देखकर ऑपरेशन को थोड़ा स्थगित करने की सलाह दी। जैसे, वह अभी भी बहुत छोटी है, वाइस उसे परेशान नहीं करता है, आपके पास हमेशा "काटने" का समय होगा।
अपने जीवन के सातवें महीने में, बच्चे ने फुफ्फुसीय उच्च रक्तचाप के पहले लक्षण दिखाए, जिसके साथ हमने दवाएं लिखने का असफल प्रयास किया। नौवें चरण में - माता-पिता ने बच्चे को बचाने के लिए कार्डियक सर्जनों से गुहार लगाई, लेकिन ऑपरेशन करने में बहुत देर हो चुकी थी - हृदय गति रुकने का क्लिनिक विकसित हो गया। एक साल की उम्र में, लड़की की मृत्यु हो गई।
और कल एक युवक रिसेप्शन में आया था। अठारह साल। वह इस बात से नाराज थे कि ड्राफ्ट बोर्ड के डॉक्टरों ने उन्हें अतिरिक्त जांच के लिए अस्पताल भेज दिया। वह एथलेटिक्स में लगे हुए हैं। वह एक सैन्य स्कूल में प्रवेश करने का सपना देखती है। मैं एक आउट पेशेंट कार्ड खोलता हूं, और वहां - वीएसडी के लिए सर्जिकल उपचार। छाती पर पोस्टऑपरेटिव निशान की एक पतली पट्टी होती है, जो लगभग अदृश्य होती है। आदमी को ऑपरेशन याद नहीं है। ईमानदारी से समझ में नहीं आता कि वह किससे बीमार है। यह सिर्फ इतना है कि माता-पिता एक समय में इसे "काटने" से डरते नहीं थे।
क्या बच्चे के जन्म से पहले दोष का निदान करना संभव है?
हाँ तुम कर सकते हो। ऐसा करने के लिए, आधुनिक उपकरणों का उपयोग करके एक अनुभवी विशेषज्ञ द्वारा गर्भावस्था के दौरान समय पर अल्ट्रासाउंड परीक्षा से गुजरना आवश्यक है। यदि भविष्य के बच्चे को वीएसडी का संदेह है, तो कार्डियो सेंटर के करीब एक प्रसूति अस्पताल चुनने का प्रयास करें।
माता-पिता से तिरस्कार सुनना असामान्य नहीं है कि उन्होंने डॉक्टरों की सभी सिफारिशों का पालन किया, लेकिन बच्चे के जन्म के बाद ही हृदय दोष की पहचान की गई। दुर्भाग्य से, रंग डॉपलर मैपिंग के बिना 4 मिमी व्यास तक के वेंट्रिकुलर सेप्टल का पता लगाना बहुत मुश्किल है। इसलिए, यदि आपके पास बोझिल आनुवंशिकता है, आपने गर्भावस्था से पहले धूम्रपान किया था, फ्लू या एआरवीआई था जब आप एक बच्चे की उम्मीद कर रहे थे, तो अपने स्त्री रोग विशेषज्ञ को इस बारे में सूचित करना सुनिश्चित करें। आपको अधिक संवेदनशील उपकरणों पर अतिरिक्त अल्ट्रासाउंड से गुजरना पड़ सकता है।