ओटोलरींगोलॉजी में, गले के रोगों को सबसे अधिक निदान विकृति माना जाता है। यह बचपन और वयस्क रोगियों पर लागू होता है। तीव्र रोगों के अधिकांश मामले सर्दी के मौसम में दर्ज किए जाते हैं, हालांकि, कुछ मामलों में, प्रक्रिया पुरानी हो जाती है, और इसलिए लक्षण लगभग लगातार परेशान होते हैं।
 टॉन्सिल में सूजन प्रक्रिया होने पर टॉन्सिलिटिस को क्रॉनिक कहा जाएगा, और समय-समय पर लक्षण दिखाई देते हैं। कुछ उत्तेजक कारकों के प्रभाव में, विकृति विज्ञान का विस्तार होता है, जो लक्षणों की तीव्रता में वृद्धि के साथ होता है।
टॉन्सिल में सूजन प्रक्रिया होने पर टॉन्सिलिटिस को क्रॉनिक कहा जाएगा, और समय-समय पर लक्षण दिखाई देते हैं। कुछ उत्तेजक कारकों के प्रभाव में, विकृति विज्ञान का विस्तार होता है, जो लक्षणों की तीव्रता में वृद्धि के साथ होता है।
तालु और अन्य टॉन्सिल एक सुरक्षात्मक कार्य करते हैं, क्योंकि वे लिम्फोइड संरचनाएं हैं और प्रतिरक्षा प्रणाली का हिस्सा हैं। कमजोर प्रतिरक्षा की पृष्ठभूमि के खिलाफ रोगजनक सूक्ष्मजीवों के लगातार हमलों से तीव्र टॉन्सिलिटिस का विकास होता है, इसके बाद एक जीर्ण रूप में संक्रमण होता है।
हाइपोथर्मिया या पुरानी बीमारियों के तेज होने के साथ संक्रामक रोगों (खसरा, फ्लू, स्कार्लेट ज्वर) से पीड़ित होने के बाद शरीर के प्रतिरोध में कमी के साथ एक पुरानी प्रकार की बीमारी विकसित होने का जोखिम बढ़ जाता है।
विशेष रूप से अक्सर जीर्ण रूप दर्ज किया जाता है जब संक्रमण नासॉफिरिन्क्स (साइनसाइटिस) या मौखिक गुहा (क्षरण) में फ़ॉसी से फैलता है।
इसके अलावा, तीव्र प्रक्रिया के अनुचित उपचार के साथ जीर्णता देखी जाती है, जब अपर्याप्त एंटीबायोटिक चिकित्सा निर्धारित की जाती है।
एंटीबायोटिक प्रिस्क्राइबिंग एक चिकित्सक द्वारा विशेष रूप से एंटीबायोग्राम के परिणामों के आधार पर की जानी चाहिए।
पूर्वगामी कारकों में से, यह ध्यान दिया जाना चाहिए:
- पॉलीपोसिस, एडेनोइड्स, संरचनात्मक विसंगतियों और सेप्टम की वक्रता के साथ नाक से सांस लेने का उल्लंघन;
- अपर्याप्त मौखिक स्वच्छता;
- गलत तरीके से चयनित ब्रैकेट सिस्टम।
टॉन्सिल से जुड़े ईएनटी गले के रोगों में वर्गीकृत किया गया है:
- एक सरल रूप जिसमें स्थानीय प्रकृति के लक्षण श्लेष्म झिल्ली की सूजन के रूप में देखे जाते हैं, मेहराब का मोटा होना, प्युलुलेंट द्रव्यमान और अंतराल में प्लग दिखाई देते हैं। इसके अलावा, क्षेत्रीय लिम्फ नोड्स के तालमेल से लिम्फैडेनाइटिस (बढ़े हुए, सूजे हुए, दर्दनाक लिम्फ नोड्स) का पता चलता है;
- विषाक्त-एलर्जी चरण 1, जब, स्थानीय अभिव्यक्तियों के अलावा, तेजी से थकान, अस्वस्थता, आवधिक निम्न-श्रेणी का बुखार और चक्कर आना नोट किया जाता है। कभी-कभी एक व्यक्ति गठिया और हृदय दर्द को नोटिस कर सकता है, जो संक्रामक और भड़काऊ प्रक्रिया के तेज होने का संकेत देता है। यह ध्यान देने योग्य है कि हृदय से नैदानिक लक्षण इलेक्ट्रोकार्डियोग्राम में परिवर्तन का कारण नहीं बनते हैं;
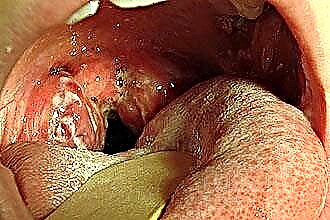
- विषाक्त-एलर्जी चरण 2, जिस पर ईसीजी में परिवर्तन दर्ज किए जाते हैं, हृदय की लय का उल्लंघन और निरंतर सबफ़ब्राइल हाइपरथर्मिया का पता लगाया जाता है। इसके अलावा, पैथोलॉजी को ऑस्टियोआर्टिकुलर तंत्र, गुर्दे और यकृत के कार्यात्मक विकारों की विशेषता है। इस अवधि के दौरान, ग्रसनीशोथ के तेज होने, पैराटोनिलर फोड़े की घटना, हृदय संबंधी दोषों के गठन, अन्य संक्रामक रोगों के विकास, गठिया और सेप्टिक स्थितियों का खतरा बढ़ जाता है। सेप्सिस रक्तप्रवाह के साथ रोगजनक सूक्ष्मजीवों के प्रवास के कारण होता है, जो दूर के संक्रामक फॉसी के उद्भव की भविष्यवाणी करता है।
लक्षणात्मक रूप से, पुरानी बीमारियां स्पष्ट लक्षणों के साथ खुद को प्रकट नहीं करती हैं। एक व्यक्ति को गुदगुदी, गले में खरोंच, ऑरोफरीनक्स में एक गांठ की उपस्थिति, सूखापन और एक अप्रिय गंध से परेशान किया जा सकता है। टॉन्सिलिटिस के प्रत्येक तेज होने के बाद, स्थिति में सुधार बहुत धीरे-धीरे होता है, साथ ही सबफ़ब्राइल स्थिति और अस्वस्थता के संरक्षण के साथ।
एक साधारण रूप में एक्ससेर्बेशन को वर्ष में तीन बार तक दर्ज किया जाता है, और एक विषाक्त-एलर्जी के मामले में - बहुत अधिक बार, एक पैराटोनिलर फोड़ा के गठन और आसन्न स्वस्थ ऊतकों (लैरींगाइटिस) में सूजन के प्रसार की भविष्यवाणी करता है। रोगी को सबफ़ेब्राइल हाइपरथर्मिया और लगातार कमजोरी की शिकायत होती है।
गले की पुरानी बीमारी के साथ, टॉन्सिल संक्रमण का केंद्र बन जाते हैं, जिससे रोगाणु पूरे शरीर में फैल जाते हैं। इसलिए:
- कम प्रतिरक्षा रक्षा;
- कोलेजनोज नोट किए जाते हैं (डर्माटोमायोजिटिस, पेरीआर्थराइटिस, ल्यूपस, स्क्लेरोडर्मा);
- त्वचा रोग विकसित होते हैं (एक्जिमा, जिल्द की सूजन, छालरोग);
- तंत्रिका अंत प्रभावित होते हैं (कटिस्नायुशूल);
- ऑटोइम्यून प्रक्रियाएं विकसित होती हैं (वास्कुलिटिस, थ्रोम्बोसाइटोपेनिक पुरपुरा);
गले की बीमारी के निदान में एनामेनेस्टिक जानकारी (बार-बार गले में खराश), एक ओटोलरीन्गोलॉजिस्ट द्वारा परीक्षा और अतिरिक्त अध्ययन शामिल हैं।
ग्रसनीशोथ के साथ, जब गले की जांच की जाती है, तो रोग श्लेष्म झिल्ली के लाल होने, मोटा होना, साथ ही मेहराब की सूजन के रूप में प्रकट होता है। बच्चों में, ग्रंथियों के ऊतकों का ढीलापन अक्सर पाया जाता है। एक अप्रिय गंध के साथ पुरुलेंट डिस्चार्ज लैकुने में जमा हो जाता है। क्षेत्रीय लिम्फ नोड्स के तालमेल से लिम्फैडेनाइटिस (वृद्धि, एडिमा, लिम्फ नोड्स की व्यथा) का पता चलता है।
अन्न-नलिका का रोग
ऊपरी श्वसन पथ के विकृति में, ग्रसनीशोथ को सबसे आम माना जाता है। पहले, तीव्र प्रक्रिया वसूली में समाप्त हुई और जटिलताओं का कारण नहीं बनी। आजकल, पुरानी बीमारियों के रोगी तेजी से ओटोलरींगोलॉजिस्ट की ओर रुख कर रहे हैं। इस मामले में, स्वरयंत्र एक संक्रामक रोगज़नक़ के लंबे समय तक संपर्क में रहता है, जो सूजन की दृढ़ता का अनुमान लगाता है।
जब गले में खराश का संदेह होता है, तो पुरानी अवस्था कई रूप ले सकती है:
- कटारहल, जो एक स्पष्ट नैदानिक तस्वीर की विशेषता नहीं है;
- हाइपरट्रॉफिक, जो श्लेष्म झिल्ली और लकीरें के प्रसार की विशेषता है;
- एट्रोफिक, जब पीछे की ग्रसनी दीवार के श्लेष्म झिल्ली का शोष होता है, जो इसके कार्यों को महत्वपूर्ण रूप से बाधित करता है।
कभी-कभी एक मिश्रित रूप होता है, जिसमें स्वरयंत्र के कुछ हिस्से हाइपरट्रॉफाइड होते हैं, जबकि अन्य में शोष होता है, जो अस्पष्ट लक्षणों से प्रकट होता है।
रोग प्रक्रिया के कालक्रम को भड़काने वाले कारणों में वायरल रोगजनकों (पैरैनफ्लुएंजा, एडेनोवायरस, राइनोवायरस) शामिल हैं जो श्लेष्म झिल्ली में लंबे समय तक बने रहते हैं। बार-बार संक्रमण के साथ, प्रतिरक्षा रक्षा इतनी कम हो जाती है कि यह स्ट्रेप्टोकोकी या स्टेफिलोकोसी के संक्रमण का विरोध नहीं कर सकती है।
नतीजतन, यहां तक u200bu200bकि थोड़ी सी हाइपोथर्मिया या कोल्ड ड्रिंक भी बीमारी को बढ़ा सकती है। रोग पृष्ठभूमि के खिलाफ पुराना हो जाता है:
- धूम्रपान;
- मद्यपान;
- प्रदूषित हवा में साँस लेना (स्मॉग, व्यावसायिक खतरे);
- गंभीर पुरानी विकृति में इम्युनोडेफिशिएंसी;
- बच्चों में एडेनोइड;
 निकट स्थित संक्रामक foci (क्षरण, साइनसिसिस)।
निकट स्थित संक्रामक foci (क्षरण, साइनसिसिस)।
यह ध्यान देने योग्य है कि गैस्ट्रोओसोफेगल रिफ्लक्स रोग के साथ पुरानी सूजन संभव है, जब भोजन फेंका जाता है, श्लेष्म झिल्ली को परेशान करता है।
श्लेष्मा झिल्ली में एक क्रमिक परिवर्तन आवंटित करें, जो कि प्रतिश्यायी लक्षणों से लेकर शोष के साथ समाप्त होता है।
धूम्रपान करने वालों में अक्सर कैटरल फॉर्म देखा जाता है, साथ ही व्यावसायिक कारकों की नकारात्मक कार्रवाई के साथ। रोगाणुओं के गुणन और विषाक्त पदार्थों की रिहाई के साथ, ऊतकों की सूजन और लाली की उपस्थिति देखी जाती है। मृत कोशिकाओं और रोगजनक सूक्ष्मजीवों से पट्टिका सतह पर बन सकती है।
भविष्य में, श्लेष्म झिल्ली पर बलगम का एक बड़ा संचय होता है, जिसे खांसी करना मुश्किल होता है। संक्रमण फैलने की दृष्टि से दानेदार अवस्था को सबसे खतरनाक माना जाता है।
| चरणों | लक्षण | ग्रसनीशोथ के साथ चित्र |
|---|---|---|
| प्रतिश्यायी | बेचैनी, सूखापन, गुदगुदी, ऑरोफरीन्जियल गुदगुदी, निगलते समय दर्द, गांठ का अहसास | पीछे की ग्रसनी दीवार का स्पष्ट हाइपरमिया, हल्का मोटा होना, श्लेष्म झिल्ली की सूजन, मोटे बलगम की उपस्थिति, जो तेज होने के दौरान अधिक तरल हो जाता है। कुछ मामलों में, यूवुला और मेहराब एक edematous और hyperemic उपस्थिति प्राप्त करते हैं। |
| बारीक | उल्टी, जलन, तेज खांसी। | दीवारों पर लाल पिंड (दानेदार) दिखाई देते हैं, टॉन्सिल में प्लग दिखाई देते हैं, ट्राइजेमिनल तंत्रिका ग्रेन्युलोसा समूहों द्वारा चिढ़ जाती है, और रोम बढ़े हुए होते हैं। |
| हाइपरट्रॉफिक | बेचैनी, एक गांठ की अनुभूति, निगलने में कठिनाई, नासॉफिरिन्क्स से बलगम की निकासी, बार-बार सूखी खांसी, अप्रिय गंध। | पुरुलेंट बलगम एडेमेटस, हाइपरमिक दीवारों पर स्थित होता है, स्वरयंत्र की दीवारें और पार्श्व मेहराब मोटा हो जाता है। पुरुलेंट डिस्चार्ज क्रस्ट बना सकता है, और दाने धीरे-धीरे बढ़ते हैं, जिससे एट्रोफिक चरण में संक्रमण होता है। |
| एट्रोफिक | सूखापन, ऑरोफरीनक्स में पसीना, एक गांठ की भावना, पपड़ी की उपस्थिति, खाँसी, निगलने पर दर्द। | श्लेष्म झिल्ली में स्क्लेरोटिक परिवर्तन, साथ ही ग्रसनी दीवार और लिम्फोइड संरचनाओं के सबम्यूकोसा। एक शुद्ध घटक के साथ गाढ़ा बलगम जमा होता है, जिससे घने क्रस्ट बनते हैं। दीवारें पतली, पीली, लाख हो जाती हैं, जिसके माध्यम से नाजुक जहाजों की कल्पना की जाती है। |
हाइपरट्रॉफिक चरण में, ऊतक संघनन मनाया जाता है। म्यूकोसल शोष के साथ, क्रस्ट बनते हैं, जो खांसने पर निकल सकते हैं। इसके अलावा, पैल्पेशन पर बढ़े हुए और दर्दनाक लिम्फ नोड्स का पता लगाया जाता है।
बच्चों में रोग एक भयावह रूप में गुजरता है, बिना नैदानिक लक्षण पैदा किए बिना।
वयस्कों में, रोग स्वयं प्रकट होता है:
- अव्यक्त पसीना;
- छोटे चिपचिपा स्राव;
- ऑरोफरीनक्स में एक गांठ की उपस्थिति;
- खांसी होने पर मतली, गैगिंग;
- ठंडी हवा में सांस लेते समय सूखापन, श्लेष्मा झिल्ली में जलन;
- दुर्लभ खांसी;
- क्षेत्रीय लिम्फैडेनाइटिस;
- सुबह में वृद्धि हुई अभिव्यक्तियाँ।
ट्रेकाइटिस, ब्रोंकाइटिस या ओटिटिस मीडिया के विकास के साथ आसपास के अंगों में सूजन के प्रसार द्वारा जटिलताओं का प्रतिनिधित्व किया जाता है। वयस्कों में, ग्रसनी के कार्यों को बाधित करते हुए, हाइपरट्रॉफिक और एट्रोफिक में प्रतिश्यायी रूप के संक्रमण का खतरा होता है। यूस्टेशियन ट्यूब को सहवर्ती क्षति श्रवण समारोह में कमी की ओर ले जाती है।
निदान में, एनामेनेस्टिक जानकारी का विश्लेषण, ग्रसनीशोथ, लैरींगोस्कोपी और प्रयोगशाला परीक्षण (रक्त परीक्षण, स्मीयर) का उपयोग किया जाता है।
ग्रसनीशोथ
 एक कवक संक्रमण के कारण एक भड़काऊ फोकस के गठन को ग्रसनीशोथ कहा जाता है। हाल ही में, otolaryngologists ने ऑरोफरीनक्स के फंगल संक्रमण के विकास को नोट किया है। ज्यादातर मामलों में, ग्रसनीशोथ को स्टामाटाइटिस, मसूड़े की सूजन या चीलाइटिस के साथ जोड़ा जाता है।
एक कवक संक्रमण के कारण एक भड़काऊ फोकस के गठन को ग्रसनीशोथ कहा जाता है। हाल ही में, otolaryngologists ने ऑरोफरीनक्स के फंगल संक्रमण के विकास को नोट किया है। ज्यादातर मामलों में, ग्रसनीशोथ को स्टामाटाइटिस, मसूड़े की सूजन या चीलाइटिस के साथ जोड़ा जाता है।
यह ध्यान दिया जाना चाहिए कि फंगल संक्रमण बैक्टीरिया की सूजन की तुलना में बहुत अधिक गंभीर रूप से आगे बढ़ता है और चिकित्सा के प्रति कम प्रतिक्रियाशील होता है। रोग के विकास का कारण हो सकता है:
- खमीर जैसी कैंडिडा कवक, जो थ्रश, त्वचा और जननांगों के कैंडिडिआसिस का कारण बनती है;
- मोल्ड (5%)।
एचआईवी, लगातार सर्दी, तपेदिक या गंभीर सहवर्ती विकृति (हाइपोथायरायडिज्म, मधुमेह) में इम्युनोडेफिशिएंसी की पृष्ठभूमि के खिलाफ फंगल संक्रमण की सक्रियता और प्रजनन नोट किया जाता है। इसके अलावा, एंटीबायोटिक थेरेपी का गलत कोर्स, जो अनुशंसित खुराक और अवधि से अधिक है, को पूर्वगामी कारकों के लिए जिम्मेदार ठहराया जाना चाहिए। इसके अलावा, हार्मोनल, कीमोथेरेपी दवाओं और हटाने योग्य डेन्चर के लंबे समय तक उपयोग से ग्रसनीशोथ को बढ़ावा मिलता है।
रोग के कई रूप हैं:
- स्यूडोमेम्ब्रानस, ऑरोफरीनक्स की सतह पर एक छाल के साथ, एक सफेद फूल का उल्लेख किया जाता है;
- एरिथेमेटस, एक चिकनी, वार्निश श्लैष्मिक सतह के साथ हाइपरमिक क्षेत्रों द्वारा विशेषता;
- हाइपरप्लास्टिक - सफेद सजीले टुकड़े के गठन से प्रकट होता है, जो श्लेष्म झिल्ली से अलग करना मुश्किल होता है, जिससे रक्तस्राव घाव हो जाता है;
- इरोसिव-अल्सरेटिव, जब अल्सरेशन केवल सतह परतों को प्रभावित करता है।
सहानुभूति के रूप में, रोग ऑरोफरीनक्स में पसीना, जलन, सूखापन और गुदगुदी के रूप में असहज संवेदनाओं के रूप में प्रकट होता है। व्यथा बहुत स्पष्ट नहीं है, यह भोजन के सेवन से बढ़ जाती है, विशेष रूप से अचार और मसाले।
दर्दनाक संवेदनाएं कान और गर्दन के क्षेत्र में फैल सकती हैं। लिम्फैडेनाइटिस और सामान्य स्थिति का बिगड़ना (बुखार, गंभीर अस्वस्थता, सिरदर्द, चक्कर आना) भी देखा जाता है।
ग्रसनीशोथ के पुराने पाठ्यक्रम के लिए, एक्ससेर्बेशन की विशेषता वर्ष में 10 बार अधिक होती है। तीव्र चरण के अनुचित उपचार से कालक्रम की सुविधा होती है। रेट्रोफेरीन्जियल, पैराटोनसिलर फोड़ा और फंगल सेप्सिस का भी खतरा होता है, जिससे आंतरिक अंगों में संक्रामक फॉसी का उदय होता है।
निदान में, एनामेनेस्टिक डेटा (जीवाणुरोधी, हार्मोनल, प्रतिरक्षादमनकारी दवाओं के पिछले पाठ्यक्रम) का विस्तार से अध्ययन करना महत्वपूर्ण है।
Pharyngoscopy श्लेष्म झिल्ली पर सूजन और फिल्मों को प्रकट करता है। फंगल संक्रमण के क्षेत्रों को ग्रंथियों और पीछे की ग्रसनी दीवार पर जीभ, स्वरयंत्र और अन्नप्रणाली में संभावित प्रसार के साथ स्थानीयकृत किया जाता है। कैंडिडा कवक से संक्रमित होने पर, पट्टिकाओं में एक सफेद रंग का, लजीज चरित्र होता है और सतह से आसानी से हटा दिया जाता है। अल्सर वाले क्षेत्रों में श्लेष्म झिल्ली हाइपरमिक है।
यदि फफूंद ग्रसनीशोथ का कारण हैं, तो पीली फिल्म को निकालना मुश्किल होता है, जिससे रक्तस्रावी सतह निकल जाती है। विभेदक निदान में, पैथोलॉजी को डिप्थीरिया से अलग किया जाना चाहिए। इसके अलावा, ग्रसनीशोथ श्लेष्म झिल्ली की असमान लालिमा को प्रकट करता है, एट्रोफिक परिवर्तनों की पृष्ठभूमि के खिलाफ रोलर्स का मोटा होना, और जहाजों की कल्पना की जाती है।
निदान में प्रयोगशाला विश्लेषण (माइक्रोस्कोपी और कल्चर विधि) को निर्णायक माना जाता है। स्मीयरों का अध्ययन रोग की कवक उत्पत्ति की पुष्टि करना और दवाओं के लिए रोगजनक सूक्ष्मजीवों की संवेदनशीलता को स्थापित करना संभव बनाता है।
सौम्य ट्यूमर
गले में स्थानीयकरण के साथ सौम्य नियोप्लाज्म के बीच, यह एडेनोमा, फाइब्रोमा, पेपिलोमा, सिस्टिक संरचनाओं, लिपोमा और टेराटोमा को उजागर करने योग्य है। पूर्वगामी कारकों में धूम्रपान, शराब का दुरुपयोग, धूल में साँस लेना, अनुचित स्वच्छता, साथ ही साथ ऑरोफरीनक्स और नासोफरीनक्स की पुरानी संक्रामक और सूजन संबंधी बीमारियां शामिल हैं।
नैदानिक लक्षणों में से, यह ध्यान दिया जाना चाहिए:
 पसीना;
पसीना;- गले में एक गांठ;
- सांस लेने में दिक्क्त;
- नाक की आवाज
निदान नैदानिक संकेतों और ग्रसनीशोथ के साथ ऑरोफरीनक्स की जांच के आधार पर स्थापित किया गया है। ऑन्कोलॉजिकल प्रक्रिया की व्यापकता का आकलन करने के लिए, राइनोस्कोपी, ओटोस्कोपी, रेडियोग्राफी, कंप्यूटेड और चुंबकीय अनुनाद इमेजिंग निर्धारित हैं। ट्यूमर की सेलुलर संरचना का पता लगाने के लिए, एक बायोप्सी की जाती है।
विभेदक निदान घातक ट्यूमर, स्केलेरोमा और लिम्फोग्रानुलोमैटोसिस के बीच किया जाता है।
गले के कैंसर
घातक ट्यूमर की सेलुलर संरचना के अनुसार, कार्सिनोमा, लिम्फोएपिथेलियोमा, साइटोब्लास्टोमा, साथ ही रेटिकुसाइटोमा को अलग किया जाता है। ट्यूमर को तेजी से विकास और मेटास्टेसिस की विशेषता होती है, जब दूर के अंगों में घातक फॉसी बनते हैं।
प्रारंभिक चरण में नैदानिक संकेतों की अनुपस्थिति के कारण गले में पैथोलॉजिकल नियोप्लाज्म का शीघ्र पता लगाने में कठिनाइयाँ होती हैं।
प्रगति के साथ, रोग ऑरोफरीनक्स में एक विदेशी तत्व की सनसनी, घुट, निगलने में कठिनाई और दर्द के रूप में प्रकट होता है। गले के कुछ हिस्से सुन्न भी हो सकते हैं।
स्थानीय लक्षणों के अलावा, सामान्य अभिव्यक्तियाँ देखी जाती हैं। इनमें सिरदर्द, गंभीर अस्वस्थता, भूख में कमी, वजन घटना, थकान और पीली त्वचा शामिल हैं। जब घातक प्रक्रिया रक्त वाहिकाओं में फैलती है, तो रक्तस्राव संभव है।सुनवाई भी कम हो सकती है - यूस्टेशियन ट्यूब को नुकसान के साथ, जिससे क्रोनिक ओटिटिस मीडिया का विकास होता है।
नासॉफिरिन्क्स की हार परानासल साइनस (साइनसाइटिस) में एक भड़काऊ प्रक्रिया की उपस्थिति का अनुमान लगाती है। यदि ट्यूमर ठोस भोजन से घायल हो जाता है या चरण 3, 4 में विघटित हो जाता है, तो लार में एक अप्रिय गंध और रक्त का खतरा बढ़ जाता है।
निदान में एनामेनेस्टिक विश्लेषण, शारीरिक परीक्षा, फेरींगोस्कोपी और हिस्टोलॉजिकल विश्लेषण शामिल हैं। मेटास्टेस का पता लगाने के लिए, रेडियोग्राफी, एंडोस्कोपिक, अल्ट्रासाउंड तकनीक, साथ ही संगणित और चुंबकीय अनुनाद इमेजिंग निर्धारित हैं।
गले के रोग क्या हैं, हमने सुलझा लिया है। अंत में, यह ध्यान दिया जाना चाहिए कि एक तीव्र रोग प्रक्रिया का सही उपचार रोग के एक पुराने पाठ्यक्रम के विकास को रोकता है।


 निकट स्थित संक्रामक foci (क्षरण, साइनसिसिस)।
निकट स्थित संक्रामक foci (क्षरण, साइनसिसिस)। पसीना;
पसीना;

